Autor : Abrate, Vanesa1, CarlĂ©s, Daniel2, Khoury, Marina3, LĂłpez, Ana MarĂa1, Ortiz, MarĂa Cristina5, Wustten, Sebastián6
1Hospital Universitario Privado de CĂłrdoba 2 MĂ©dico neumonĂłlogo, Chaco 3Instituto de Investigaciones MĂ©dicas Alfredo Lanari, UBA 5MĂ©dica neumonĂłloga, Pcia. Buenos Aires; 6Hospital San MartĂn, Paraná; Hospital Cullen, Santa Fe. SecciĂłn de NeumonologĂa ClĂnica y CrĂtica de la AAMR
https://doi.org/10.56538/ramr.MVYO4356
Correspondencia : Vanesa Abrate. E-mail: abraÂte.vanesa@gmail.com
RESUMEN
IntroducciĂłn:
Dada
la existencia de variadas guĂas para enfermedades respiratorias, se buscĂł
conocer cuáles eligen los mĂ©dicos para utilizar en su práctica clĂnica.
Materiales
y MĂ©todos: se
realizĂł un estudio descriptivo, transversal, mediante una encuesta a neumonĂłlogos de la AsociaciĂłn Argentina de Medicina
Respiratoria.
Resultados:
La
guĂa más utilizada para EPOC fue la Iniciativa Global para la EnfermeÂdad
Pulmonar Obstructiva CrĂłnica (GOLD) (82 %), seguida por GesEPOC
(51 %). Para asma las más usadas fueron la Iniciativa Global para el Asma (GINA)
2022 (89 %) y GEMA 5.2 (68 %). En asma de difĂcil control, se prefirieron GINA
2022 (82 %) y GEMA 2022 (53 %). En espirometrĂa, un
54 % de los respondedores se inclinĂł por NHANES III y un 22 % utilizĂł valores
teĂłricos de referencia de Knudson. En neumonĂa, el 62
% eligiĂł SADI, el 37 %, IDSA y el 20 %, BTS. Para nĂłdulos pulmonares, el 62 %
prefiriĂł las guĂas Fleischner, 35 % se inclinĂł por Lung-RADS 1.1. Para neumonitis por hipÂersensibilidad, un
83 % seleccionĂł las guĂas de las sociedades conjuntas ATS/JRS/ ALAT. Para
imágenes de fibrosis pulmonar, el 89 % utilizó ALAT/ERS/JRS/ALAT y el 18 %
White Paper.
DiscusiĂłn:
si
bien hay estudios sobre adherencia a guĂas, no los hay acerca de prefÂerencias
de utilizaciĂłn entre varias referidas a un mismo tema. En EPOC y asma (inÂcluyendo
la de difĂcil control) se eligieron GOLD y GINA y las de la Sociedad Española
de PatologĂa Respiratoria (GesEPOC y GEMA). El uso
preferencial de la guĂa nacional para neumonĂa es coherente con la necesidad de
contemplar la epidemiologĂa local.
Palabras
clave: GuĂas
de práctica clĂnica, Enfermedades respiratorias, GOLD, GesEPOC,
GINA, GEMA
ABSTRACT
Introduction: Since there are various guidelines for respiratory diseases, we aimed to
know which are chosen by physicians in their daily clinical practice.
Materials and Methods: A descriptive, cross-sectional study was conducted through a
questionnaire sent to pulmonologists of the Argentinian Association of
Respiratory Medicine.
Results: The most commonly used guideline for COPD (chronic obstructive pulmonary
disease) was the Global Initiative for Chronic Obstructive Lung Disease (GOLD)
(82 %), followed by GesEPOC (51 %). For asthma, the most commonly used guideline was the Global Initiative
for Asthma (GINA) 2022 (89 %) and the Spanish Guideline on the Management of
Asthma (known for its acronym in Spanish, GEMA), GEMA 5.2 (68 %). In
difficult-to-control asthma, GINA 2022 (82 %) and GEMA 2022 (53 %) were used.
With regard to spirometries, 54 % of respondents
favored NHANES III (Third National Health and Nutrition Examination Survey) and
22 % used theoretical Knudson reference values. For pneumonia, 62 % chose the
guidelines of the SADI (Argentinian Society of Infectious Diseases), 37 %
preferred those of the IDSA (Infectious Diseases Society of America) and 20 %,
chose the guidelines of the BTS (British Thoracic Society). For pulmonary
nodules, 62 % used Fleischner guidelines, and 35 %
favored Lung-RADS 1.1. For hypersensitivity pneumonitis, 83 % selected the
ATS/JRS/ALAT Guidelines (American Thoracic Society/Japanese Respiratory
Society/Latin American Thoracic Society). And with respect to pulmonary
fibrosis imaging, 89 % used ALAT/ERS (EuÂropean Respiratory Society)/JRS
recommendations, and 18 % preferred White Paper.
Discussion: Although there are studies about adherence to guidelines, none of them
shows which are the chosen recommendations within a group of
guidelines of the same topic. In COPD and asthma (including
difficult-to-control asthma) GOLD, GINA and the guidelines of the Spanish
Society of Respiratory Disease (GesEPOC and GEMA)
were chosen. The preference for the national guideline for pneumonia is
consistent with the need to consider local epidemiology.
Key words: Clinical Practice Guidelines, Respiratory Tract Diseases, GOLD, GesEPOC, GINA, GEMA
Recibido: 25/09/2023
Aceptado: 05/02/2024
INTRODUCCIĂ“N
Las
guĂas de práctica clĂnica proporcionan un conÂjunto de estándares de atenciĂłn
para el diagnĂłstico y tratamiento de diversas patologĂas. Las enfermeÂdades
respiratorias más frecuentes son abordadas por distintas guĂas, tanto
nacionales como interÂnacionales. Se actualizan periĂłdicamente sobre la base de
las nuevas evidencias y tienen un carácter orientativo para la práctica.1 Sus
destinatarios varĂan, desde mĂ©dicos generales a especialistas. Aunque pueden
pensarse como opuestas a las corrientes de medicina personalizada, en realidad
se complementan ya que la aplicaciĂłn de una guĂa nunca es automática, se
requiere tener en cuenta las caracterĂsticas del paciente y su contexto.1, 2 Las guĂas
propiamente dichas son el resultado de revisiones sistemáticas; interviene el
consenso de expertos, tanto en la etapa de elegir las preguntas más adecuadas,
como en la de evaluar los resultaÂdos obtenidos y en las recomendaciones
finales.3 Muchos de los
congresos de la especialidad dedican parte de su tiempo a presentarlas, comentarlas
o actualizarlas y esto contribuye a su difusiĂłn y eventual utilizaciĂłn.
Desde
la SecciĂłn ClĂnica y CrĂtica de la AsociaÂciĂłn Argentina de Medicina
Respiratoria (AAMR) nos propusimos conocer la preferencia de uso de las guĂas
de la especialidad por parte de los neuÂmonĂłlogos
asociados a la AAMR.
MATERIALES Y MÉTODOS
Se
realizó un estudio transversal mediante una encuesta anónima a los médicos
socios de la AAMR. Se confeccionó un cuestionario diseñado en un formulario de
la plataÂforma Survey Monkey© que
incluyĂł preguntas sobre las caracterĂsticas de los mĂ©dicos y sobre la
utilizaciĂłn de guĂas de neumonologĂa. Se
seleccionaron, a criterio de los invesÂtigadores, las guĂas más difundidas de
las enfermedades y tĂłpicos respiratorios relevantes (Tabla 1). La encuesta
permitĂa seleccionar más de una guĂa para cada tĂłpico, ya que en la práctica
puede ocurrir que los médicos utilicen elementos de una y de otra según sus
necesidades.
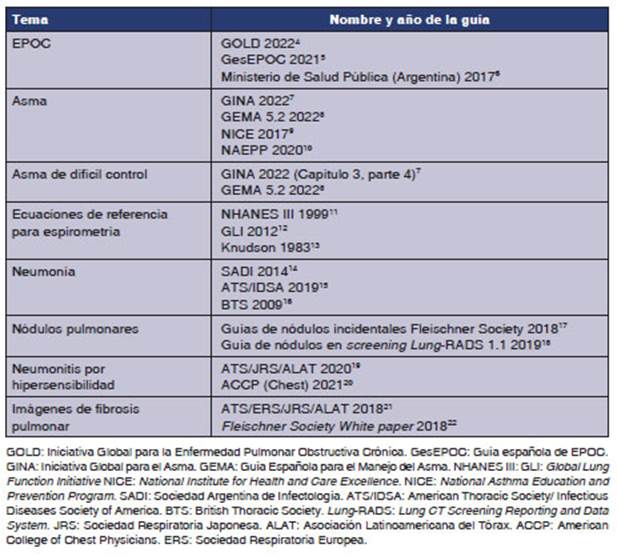
Con
el acuerdo de las autoridades de la AAMR, se invitĂł por email a participar a
946 socios activos del padrĂłn de neumonĂłlogos
actualizado al 25 de octubre de 2022. Entre el 25 de octubre y el 15 de
diciembre de 2022, se enviaron los cuestionarios en una primera oportunidad y
se renviaron hasta un máximo de cuatro veces a
quienes no respondĂan.
El
análisis se realizó con el software Stata 16.0
(StataÂCorp, Texas, EE.UU.). Se compararon
grupos utilizando prueba de chi cuadrado o prueba
exacta de Fisher, segĂşn correspondiera. Se considerĂł significativo un valor de p
< 0,05.
RESULTADOS
Se
obtuvieron 318 formularios completados; la tasa de respuesta fue del 33,61 %.
La descripciĂłn de la muestra se presenta en la Tabla 2.
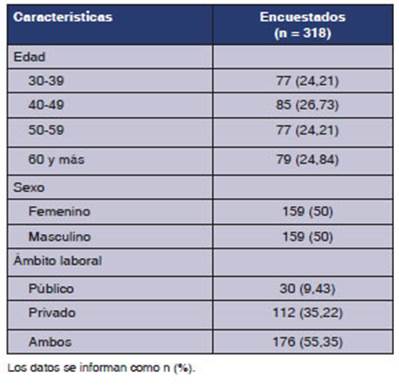
Se
encontró mayor proporción de mujeres en menores de 50 años. El 59,26 % de los
162 meÂnores de 50 años (n = 96) y el 40,38 % de los 156 mayores o igual
a 50 años (n = 62) eran mujeres. La diferencia fue estadĂsticamente significativa
(p = 0,001).
Si
bien el ámbito público como único lugar de trabajo estuvo poco representado, en
este predoÂminaron las mujeres y los menores de 50 años. El 73,33 % (n =
22) de los 30 encuestados que trabajaban en el ámbito público, el 43,75 % (n
= 49) de 112, que lo hacĂan en el ámbito privado y el 50 % (n = 88)
de los 176 que trabajaban en ambos ámbitos, eran mujeres (p = 0,016). El
66,67 % (n = 20) de los 30 que trabajaban en el ámbito público, el 39,29
% (n = 44) de 112 del ámbito privado y el 55,68 % (n = 98) de los
176 que trabajaban en amÂbos ámbitos, eran menores de 50 años (p =
0,005).
ResultĂł
frecuente que eligieran más de una guĂa para cada condiciĂłn. En la Tabla 3, se
presenta la frecuencia reportada de uso de cada guĂa.
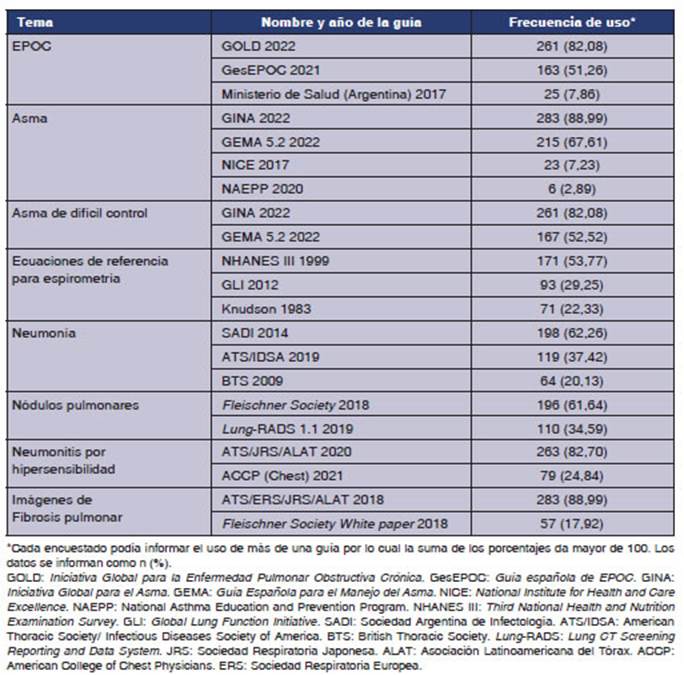
En
EPOC, la guĂa más utilizada fue GOLD (82 %), seguida por GesEPOC
(51 %) y la menos consultada fue la del Ministerio de Salud de la NaciĂłn (8 %).
En asma, las guĂas más elegidas fueron GINA 2022 (89 %), GEMA 5.2 (68 %), NICE
(7 %) y NAEPP (2 %). En asma de difĂcil control, las más utilizadas fueron GINA
2022 (82 %) y GEMA 2022 (53 %). En espirometrĂa, un
54 % de los respondedores se inclinĂł por NHANES III y un 22 %, por valores
teĂłricos de referencia de KnudÂson. En neumonĂa, el
62 % eligiĂł SADI, el 37 %, IDSA y el 20 %, BTS. Para nĂłdulos pulmonares, el 62
% de los encuestados reportĂł el uso de las guĂas Fleischner,
en tanto que el 35 % se inclinĂł por Lung-RADS
1.1. Para neumonitis por hipersensibilidad, un 83 % seleccionĂł las guĂas de las
sociedades conjuntas ATS/JRS/ALAT, en tanto que un 25 %, AACP Chest. Para imágenes de fibrosis pulmonar, el 89 % utilizó
ALAT/ERS/JRS/ALAT y el 18 % White paper.
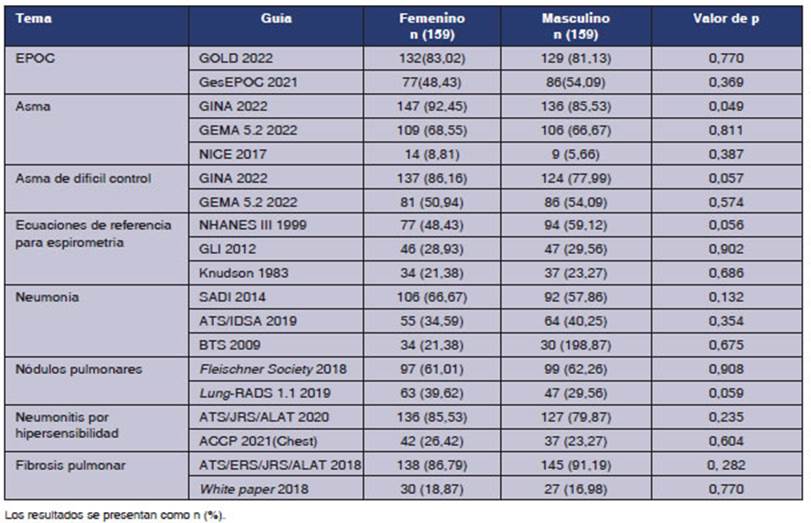
En
la Tabla 4, se compara el uso de las guĂas en grupos segĂşn el sexo.
En
la Tabla 5, se presenta la comparaciĂłn de uso de las guĂas segĂşn grupos de
edad.
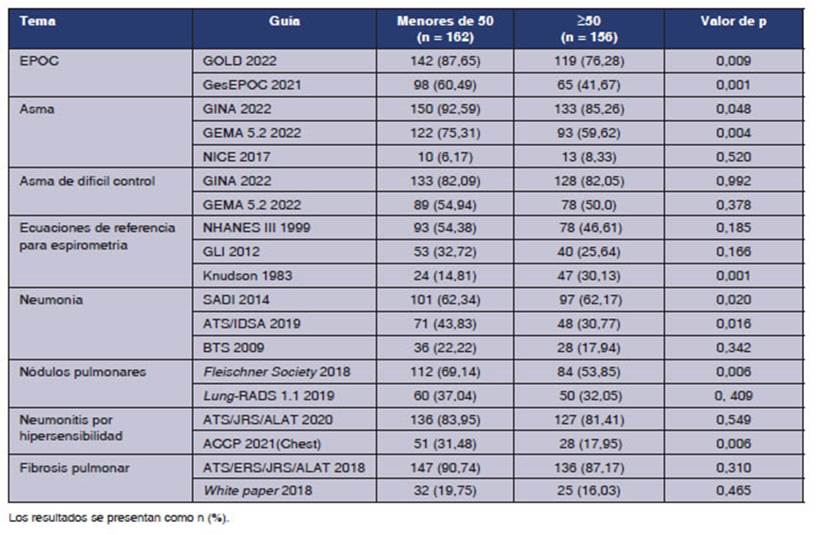
Los
menores de 50 años reportaron mayor uso, en forma estadĂsticamente significativa,
de las guĂas GOLD y GesEPOC en EPOC, de las guĂas
GINA y GEMA 5.2 en asma, de la guĂa GLI 2012 para espirometria,
de la guĂa ATS/IDSA 2019 en neumonĂa, de las guĂas de nĂłdulos incidentales Fleischner Society 2018
y la ACCP 2021 (Chest) en neumonitis por
hipersensibilidad. En espiroÂmetrĂa, el grupo de
mayores de 50 años reportó mayor uso de valores
teĂłricos de referencia de Knudson.
En la Tabla 6, se presenta la comparación de grupos según ámbito
de trabajo.
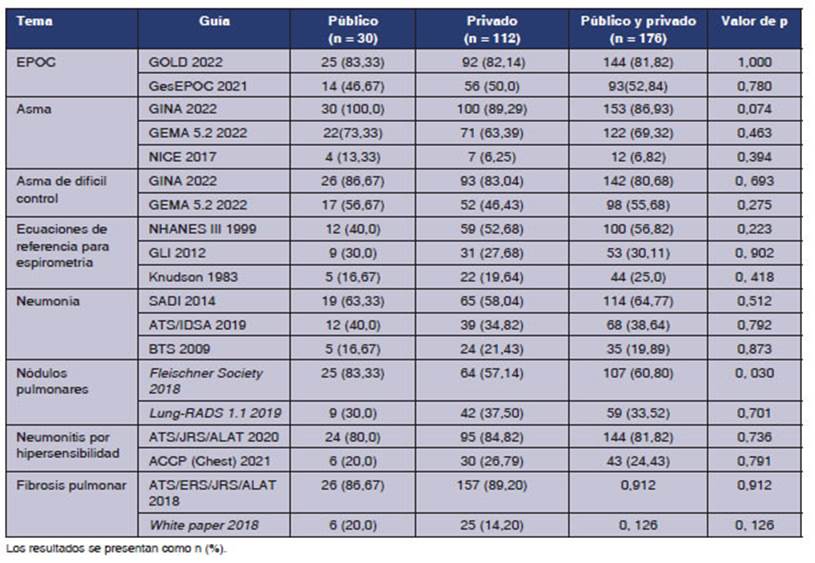
No hubo diferencias significativas entre los grupos segĂşn el
ámbito de trabajo, en la frecuencia de uso de guĂas para EPOC, asma, asma de
difĂcil control, espirometrĂa, neumonĂa, neumonitis
por hipersensibilidad ni imágenes de fibrosis pulmoÂnar. Respecto a nĂłdulo
pulmonar, la guĂa FleisÂchner fue significativamente
más utilizada en el ámbito público.
DISCUSIĂ“N
Esta investigaciĂłn resulta novedosa ya que no hemos encontrado bibliografĂa
que contemple preferencias de utilizaciĂłn entre diferentes guĂas de
enfermedades respiratorias en nuestro medio. Las patologĂas puestas en
consideraciĂłn de los encuestados responden a la frecuencia de estas
enfermedades en la consulta de los neumonĂłlogos. Un
estudio realizado en población general mayor de 40 años, de seis grandes
conglomerados de ArÂgentina (EPOC.AR), que incluyĂł la realizaciĂłn de espirometrĂas, revelĂł una prevalencia de EPOC de 14,5 %.23
El asma es una de las enfermedades respiratorias de mayor prevalencia en
Argentina y el mundo.24 En zonas urbanas de nuestro paĂs, una
encuesta telefónica en personas de 20 a 44 años permitió identificar a un 5,9 %
de 1521 sujetos como asmáticos, en tanto que 13,9 % reportaron tener
sibilancias.24 Asimismo, se conoce que alredeÂdor de un 5 % de la
población de asmáticos padecen formas graves.25 Dada la necesidad de
realizar espirometrĂas para el diagnĂłstico y
seguimiento de estas y otras patologĂas, se considerĂł de interĂ©s explorar si
los neumonĂłlogos usaban las mismas ecuaciones para
sus valores de referencia a la hora de informarlas.
Existen
numerosas publicaciones referidas a los niveles de adherencia a guĂas neumonolĂłgiÂcas, muchas de ellas en sus primeras versiones.
El presente trabajo aborda otro aspecto, el de la preferencia entre distintas
guĂas, en el contexto de Argentina, en un momento en que muchas de ellas están bien consolidadas y algunas se refieren a los
mismos temas, dando la posibilidad de elegir.
En EPOC, la guĂa GOLD data de 2001 con acÂtualizaciones anuales y
revisiones mayores cada 5 años. Es elaborada por un panel internacional de
profesionales de la salud que incluye expertos en medicina respiratoria, salud
pĂşblica, educaciĂłn y economĂa entre otros.26 Su elaboraciĂłn obedece
a la necesidad de contar con un documento esÂtratĂ©gico para realizar un cuidado
efectivo de los pacientes con EPOC a nivel global. Se dispone de una
actualizaciĂłn de 2023 con cambios en la claÂsificaciĂłn y en algunas estrategias
terapĂ©uticas y revisiĂłn del capĂtulo de asociaciĂłn COVID-EPOC.27 La
primera versiĂłn de la guĂa GesEPOC, en tanto, fue
publicada en 2012.28 Si bien no difieren en lo sustancial entre
quienes participan en la elaboraÂciĂłn de la guĂa GesEPOC,
se incluye a miembros del Foro Español de Pacientes; propone, además, una
evaluaciĂłn multidimensional y es una de las primeras en guiar el tratamiento
por fenotipos clĂÂnicos.28 En las Ăşltimas actualizaciones, se
incorpora el concepto de rasgos tratables, lo que permitirĂa acercarse más a
una medicina personalizada. En cuanto a la guĂa nacional del Ministerio de
Salud, fue elaborada en 2017, pero no se actualiza desde entonces y no fue muy
difundida.6 En el presente estudio, se reportĂł a la GuĂa GOLD como
la más utilizada para EPOC (82 %), seguida por GesEPOC
(51 %) y la menos consultada fue la del Ministerio de Salud de la NaciĂłn (8 %).
En menores de 50 años, la frecuencia de uso de GOLD y GesEPOC
fue mayor en forma significativa, pero no hubo diferencias según el ámbito de
trabajo de los profesionales. Una investigación realizada entre médicos
generalistas de dos hospitales de Nueva York identificĂł barreras para
implementar la guĂa GOLD 2010.29 Las dificultades alegadas por los
profesionales para no adherir a GOLD fueron falta de familiaridad, percepciĂłn
de bajo beneficio, limiÂtaciones de tiempo y, en ocasiones, desacuerdo.29
En asma, la guĂa GINA data de 1995, con acÂtualizaciones anuales a
partir de 2002.30 Las más recientes incluyen un cambio muy importante respecto
al manejo del asma leve, el primero de los cinco escalones de tratamiento, que
deja los beta 2 agonistas de acciĂłn corta (SABA)
relegados al tratamiento alternativo y no al sugerido de las exacerbaciones. La
guĂa GEMA, cuya primera ediciĂłn es de 1997, reconoce seis escalones teraÂpĂ©uticos
y, aunque admite tratamiento combinado con corticoides inhalados, conserva el
uso de SABA como rescate; hay un mayor desglose de la teraÂpĂ©utica de las
formas graves en el escalĂłn 6.31 La guĂa NICE, de origen británico,
tiene un amplio espectro de destinatarios (médicos generalistas, enfermeras,
profesionales en servicios de asma de atenciĂłn secundaria y terciaria,
pacientes y familiares, entre otros) y se organiza sobre la base de un Ăndice
temático.9 La guĂa NAEPP, de origen estadounidense, se dirige a
profesionales y está presentada en forma de preguntas, acerca de las cuales se
dan respuestas con su grado de evidencia y recomendaciones.10
Permite una conÂsulta focalizada frente a un problema concreto de la práctica.
En el presente estudio, las guĂas más reportadas fueron GINA 2022 (89 %) y GEMA
5.2 (68 %) y los menores de 50 años fueron los que más las eligieron. Una
declaraciĂłn conjunta de la ERS y de la European Academy of Allergy and Clinical Immunology (EAACI)
alertĂł sobre una adherencia subĂłptima a estas guĂas
en el plano internacional y señaló la necesidad de contemplar los diferentes
contextos de vida real.32
En asma de difĂcil control, las más utilizadas fueron GINA 2022
(82 %) y GEMA 2022 (53 %). Si bien usualmente se asiste a los pacientes en
centros de referencia, los respondedores refieren usar las mismas guĂas de asma
general (GINA y GEMA). Se dispone tambiĂ©n de guĂas de asma de difĂcil control
elaboradas por ALAT, que es una de las sociedades incorporadas a las guĂas
GEMA, por lo que no se consultĂł por ellas especĂficamente en esta encuesta.33
Respecto de las ecuaciones de referencia para espirometrĂas,
el uso de una u otra puede afectar el diagnĂłstico de obstrucciĂłn de la vĂa
aérea y la estimación de su gravedad.34 Una de las más antiguas, la
de Knudson se basĂł en poblaciĂłn blanca
norteamericana, 746 pacientes de entre 8 y 90 años, y surgió para detectar
enfermedades en trabajadores textiles por exposiciĂłn al algodĂłn.35
Más tarde se amplió a afroamericanos, pero no hubo latinoamericanos. En 2005,
la ATS y la ERS recomendaron el uso de la ecuaciĂłn conocida como NHANES III
para pacientes de EE. UU. de edades comprendidas entre 8 y 80 años.34
A fin de ampliar la referencia a otros grupos, la GLI 2012 incluyĂł 57 395
caucásicos, 3545 afroamericanos y 13 247 asiáticos; el rango etario se extendió
de 3 a 95 años.12 Estas dos últimas ecuaciones han demostrado tener
buena correlaciĂłn entre sĂ para adultos promedio, lo que no ocurre cuando se
trata de pacientes mayores de 80 años, particularmente de estaturas extremas
(muy bajos o muy altos).34 Un estudio realizado en Chile incluyĂł la
comparación de la ecuación de Knudson (la más usada
por los laboratorios de ese paĂs), con la de GutiĂ©rrez 2014 (diseñada para
población chilena) y GLI 2012, en 315 sujetos mayores de 40 años, fumadores o exfumadores, sanos o con EPOC y encontró buena correlación
entre las tres.36 Se ha sugerido que la ecuaciĂłn de Knudson infraestima la
restricciĂłn respecto de NHANES III.36 En Argentina, se realiÂzaron
mediciones funcionales en 105 mujeres y 132 hombres de Capital y Gran Buenos
Aires, entre 18 años y 86 años y se determinĂł el lĂmite inferior de la
normalidad (LIN) un porcentaje variable para cada parámetro, a cada edad, y a
cada altura, de talmod que se elimina el concepto de
valor porcentual fijo, con el cual se infradiagnosticaba
a los jĂłvenes y se sobrediagnosticaba a los mayores.37
En Mendoza, en tanto, se llevĂł a cabo un estudio similar en 103 voluntarios
sanos, entre 15 y 65 años, a los que se les realizĂł espirometrĂa,
y a un nĂşmero menor flujo pico espiratorio, mediciones de presiones inspiraÂtoria
y espiratoria media (PIM y PEM) y prueba de marcha de 6 min.38 Se
encontrĂł buena correÂlaciĂłn entre NHANES y la muestra de Mendoza, especialmente
en cuanto a valores espirométricos, salvo la relación
VEF1/FVC donde el LIN fue una mejor opciĂłn para definir normalidad.38
En nuestro trabajo, la ecuación más utilizada fue NHANES III, lo
que puede relacionarse con que la mayorĂa de los equipos para espirometrĂa la traen incorporada en su software. El
mayor uso de la ecuaciĂłn GLI entre los jĂłvenes se podrĂa explicar porque
incluye grupos multiétnicos y por la ampliación del rango etario (3 a 95 años)
y por incluirse progresivamente en los nuevos equipos.12
Contrariamente, el uso de Knudson, que se da en la
quinta parte de los encuestados, predomina entre los mayores de 50 años y puede
atribuirse a la antigĂĽedad de los aparatos o a una menor flexibilidad de
adaptaciĂłn a los cambios por este grupo etario.
En neumonĂa, la guĂa nacional de SADI, a pesar de no estar
actualizada desde 2014, fue la más usaÂda entre nuestros encuestados. Esto se
atribuye a que, tratándose de una enfermedad infecciosa, se tienen en cuenta
factores epidemiolĂłgicos locales y antibiĂłticos disponibles en nuestro paĂs,
además de ser más amigable por su extensión acotada y por estar en idioma
castellano. Gatarello et al. esÂtudiaron la adherencia de los encuestados a la guĂa
IDSA/ATS de neumonĂa, e incluyeron a 36 mĂ©dicos latinoamericanos.39
El tratamiento se considerĂł adecuado en el 30,6 % de las prescripciones para
neumonĂa de la comunidad. Se considerĂł falta de
adherencia el uso de antibiĂłticos con espectro inadecuado, monoterapia o
cobertura no indicada para multirresistentes. En el
caso de la neumonĂa nosocomial, el cumplimiento de las guĂas IDSA/ ATS fue solo
del 2,8 % (monoterapia y falta de doÂble tratamiento antibiĂłtico frente a Pseudomonas aeruginosa).39
Respecto de nĂłdulos pulmonares, la guĂa más elegida fue la Fleischner Society 2018,
elaborada para el manejo de los nĂłdulos incidentales, es decir, aquellos que
aparecen en el curso de un estudio tomográfico del
tĂłrax, por cualquier cauÂsa que se haya solicitado.17 Su objetivo es
limitar las evaluaciones posteriores de nĂłdulos con muy baja probabilidad de
cáncer (<1 %) y no obviarlos en caso de que la probabilidad sea mayor o
igual a 1.17 Hedstrom et al.
estudiaron la adherencia de radiĂłlogos y clĂnicos en seguir las guĂas de la Fleischner Society de
manejo de los nĂłdulos inciÂdentales de pulmĂłn y encontraron que alrededor de un
5 % realizaba un seguimiento más agresivo y un 9 % menos agresivo que el
recomendado.40 La Lung-RADS,
en cambio, se orienta al manejo de los nĂłdulos hallados en el curso de un
tamizaje (screening), es decir que corresponde
a personas con riesgo suficiente como para calificar para estos programas.18
Por otra parte, no son numerosos los centros que en nuestro paĂs realizan screening en la actualidad, de ahĂ la menor
familiaridad con Lung-RADS.
Cuando se analizan las guĂas de neumonitis por hipersensibilidad
se observa una franca predilecÂciĂłn por la de ATS/JRS/ALAT de 2020. Su difusiĂłn
en pandemia y su anterioridad temporal respecto a la guĂa de la ACCP podrĂan
explicar esta elecciĂłn. Entre los que eligieron usar la guĂa de la ACCP,
prevalecieron los menores de 50 años. Como se dijo, el protocolo de estudio
permitiĂł optar por más de una guĂa, segĂşn las necesidades.
En cuanto a las imágenes que dan sustento al diagnóstico de
fibrosis pulmonar, el uso de ALAT/ ERS/JRS/ALAT fue predominante, lo que puede
atribuirse a su mayor difusiĂłn y a ser elaborada por mĂşltiples sociedades, lo
que le darĂa más robustez. Sin embargo, no hay grandes diferencias entre esta
guĂa y la de la Fleischer Society
White paper.
Ambas
identifican preguntas claves, proporcionan imágenes radiológicas y tisulares
prototĂpicas de cada categorĂa que proponen. La segunda agrega al final un
listado de verificaciĂłn (checklist) para
descartar diagnĂłsticos alternativos.
Varios
de los autores de las guĂas de neumoniÂtis por hipersensibilidad y de fibrosis
pulmonar, advierten en una publicaciĂłn reciente que, al desarrollarse cada una
en forma independiente, no reflejan la necesidad del médico frente a un
paciente individual que aĂşn no tiene diagnĂłstico y se encuentra dentro de un
espectro de enfermeÂdades fibrosantes que puede
incluir a ambas.41 Con un enfoque pragmático sugieren un algoritmo
que integre a estas dos guĂas e incluya tanto los caracteres clĂnicos, como
radiolĂłgicos y patolĂłgicos que permitan distinguir la neumonitis por hiperÂsensibilidad
de la fibrosis pulmonar.41
En
términos generales, aunque no se pidió a los encuestados que justificaran la
elecciĂłn, puede especularse que la preferencia de los profesionales por las
diferentes guĂas se debe a su procedencia de sociedades reconocidas, que
responden a una revisiĂłn rigurosa y actualizada de la mejor eviÂdencia
cientĂfica disponible. En el caso de la guĂa argentina de neumonĂa, se
privilegia la relevancia local de las recomendaciones. Otro factor que puede
determinar la elecciĂłn es la disponibilidad de los equipamientos o insumos
sugeridos en las normas ya que, de no contarse con ellos, la guĂa resulta menos
aplicable. Por Ăşltimo, una vez que los profesionales se han familiarizado y
tienen experiencia con alguna de las guĂas, incorporan con más naturalidad sus
actualizaciones.
El
presente trabajo reconoce limitaciones, principalmente el nĂşmero de
respondedores ya que solo contestĂł a la encuesta el 33 % de aquellos a los que
se enviaron. Fue realizado entre mĂ©diÂcos especialistas en neumonologĂa
de la AAMR; quedaron fuera de estudio otras especialidades o aquellos neumonólogos no asociados. También se presenta la
limitaciĂłn de haber omitido guĂas que posiblemente se utilicen. Recientemente,
ERS/ ESICM/ESCMID/ALAT han lanzado una guĂa para el manejo de la neumonĂa grave
de la comunidad, que no ha sido parte de nuestra encuesta.42
Sin
embargo, sus resultados permiten explorar la realidad actual acerca del uso de
las guĂas y hacer algunas recomendaciones generales. Se enfatiza la necesidad
de utilizar guĂas actualizadas ya que esto mejora la calidad de atenciĂłn,
aumenta la seguridad del paciente, genera respaldo legal y jurĂdico para los
profesionales y optimiza el costo-beneficio. Las sociedades cientĂficas en
conjunto con las autoridades nacionales de salud deberĂan estimular la
actualizaciĂłn y disponibilidad de las guĂas. Asimismo, los tratamientos
propuestos con evidencia fuerte deberĂan ser accesibles en el paĂs para evitar
la disociaciĂłn entre las recomenÂdaciones y la práctica diaria. Con referencia
en particular a alguna de las sometidas a encuesta en esta investigaciĂłn, se
sugiere utilizar la ecuación de referencia espirométrica
GLI en nuestros equipos por las ventajas ya señaladas. Del mismo modo, serĂa de
alta prioridad actualizar la guĂa nacional de neumonĂa aguda de la comunidad,
con la parÂticipaciĂłn de las todas las sociedades implicadas en su manejo.
En
conclusiĂłn, se ha descripto un estado de siÂtuaciĂłn de fines de 2022 respecto
de la utilizaciĂłn de guĂas para enfermedades respiratorias prevaÂlentes, por
parte de un grupo de 318 neumonĂłlogos socios de la
AAMR. Si bien existe una tendencia de los menores de 50 años a utilizar las
guĂas más recientes, se mantiene muy firme en todos los grupos el uso de las
actualizaciones de guĂas de larga data de las principales sociedades
cientĂficas de la especialidad, como GOLD en EPOC, GINA en asma y SADI en
neumonĂa.
Agradecimientos
A
las autoridades de la AAMR, a las secretarias de AAMR, a la webmaster
Muriel Cabrera.
Conflictos
de interés
Ninguno
de los autores presenta conflictos de interĂ©s resÂpecto de esta publicaciĂłn.
BIBLIOGRAFĂŤA
1. Soler-Cataluña
JJ. Clinical practice guidelines or personalÂized medicine in
chronic obstructive pulmonary disease? Arch Bronconeumol (Engl Ed).
2018;54:247-8.
https://doi.org/10.1016/j.arbres.2017.08.002
2. Goldberger JJ, Buxton AE. Personalized medicine vs guideÂline-based
medicine. JAMA.
2013;309:2559-60.
https://doi.org/10.1001/jama.2013.6629.
3.
Grupo de trabajo para la actualizaciĂłn del Manual de ElaboÂraciĂłn de GPC.
ElaboraciĂłn de GuĂas de Práctica ClĂnica en el Sistema Nacional de Salud.
ActualizaciĂłn del Manual MetodolĂłgico [Internet]. Madrid: Ministerio de
Sanidad, Servicios Sociales e Igualdad; Zaragoza: Instituto Aragonés de
Ciencias de la Salud (IACS); 2016. Disponible en:
http://portal.guiasalud.es/emanuales/elaboracion_2/?capitulo.
4. Venkatesan
P. GOLD report: 2022 update. Lancet Respir
Med. 2022;10: e20.
https://doi.org/10.1016/S2213-2600(21)00561-0.
5.
Miravitlles M, Calle M, Molina J, et al. Spanish COPD Guidelines (GesEPOC)
2021 Updated PharmacologiÂcal treatment of stable COPD. Arch Bronconeumol. 2022;58:69-81. https://doi.org/10.1016/j.arbres.2021.03.005
6.
Argentina. Ministerio de Salud de la NaciĂłn. GuĂa breve de EPOC. –1a ed.– Ciudad AutĂłnoma de Buenos Aires: Ministerio de Salud de
la NaciĂłn, 2017. 40p.
7. Global Initiative for Asthma. Global strategy for asthma management and prevention. 2022. Disponible en:
www.ginasthma.org
8.
Sociedad Española de NeumologĂa y CirugĂa Torácica. GEMA 5.2 GuĂa Española para
el manejo del asma. 2022. Disponible
en: www.gemasma.com
9. National Institute for Health
and Care Excellence (NICE). Asthma: diagnosis, monitoring and chronic asthma
manÂagement. London; 2021 Mar 22. PMID: 32755129. Nice 2017
10. National Asthma Education and
Prevention Program. Expert Panel Report: Guidelines for the Diagnosis and
Management of Asthma. Bethesda, Maryland: National Heart, Lung, and Blood
Institute, National Institutes of Health. 2020.
11. Hankinson JL, Odencrantz JR, Fedan KB. Spirometric reference values from a sample of
the general U.S. populaÂtion. Am J Respir Crit Care Med. 1999;159:179-87.
https://doi.org/10.1164/ajrccm.159.1.9712108.
12. Quanjer
PH, Stanojevic S, Cole TJ, et al; ERS Global Lung
Function Initiative. Multi-ethnic reference values for spiÂrometry
for the 3-95-yr age range: the global lung function 2012 equations. Eur Respir J. 2012;40:1324-43. https://doi.org/10.1183/09031936.00080312.
13. Knudson RJ, Lebowitz MD, Holdberg CJ, Burrows
B. Changes in normal maximal expiratory flow-volume curve with growth and
aging. Changes in the normal maximal expiratory flow-volume curve with growth
and aging. Am
Rev Respir Dis. 1983;127:725-34.
14.
Lopardo G, BasombrĂo A,
Clara L, Desse J, De Vedia
L, Di Libero E, et al. NeumonĂa adquirida de la comunidad en adultos.
Recomendaciones sobre su atenciĂłn. Medicina (Buenos Aires). 2015;75:245-57.
15. Metlay
JP, Waterer GW, Long AC, et al. Diagnosis and TreatÂment
of Adults with Community-acquired Pneumonia. An Official
Clinical Practice Guideline of the American ThoÂracic Society and Infectious
Diseases Society of America. Am J Respir Crit Care Med. 2019; 200:e45-e67. https://doi.org/10.1164/rccm.201908-1581ST.
16. Lim WS, Baudouin
SV, George RC, et al. Pneumonia GuideÂlines Committee of the BTS Standards of
Care Committee. BTS guidelines for the management of community acquired
pneumonia in adults: update 2009. Thorax. 2009;64 Suppl 3:iii1-55.
https://doi.org/10.1136/thx.2009.121434.
17. Bueno
J, Landeras L, Chung JH. Updated Fleischner Society Guidelines for Managing Incidental
Pulmonary Nodules: Common Questions and Challenging Scenarios. Radiographics.
2018;38:1337-50. https://doi.org/10.1136/thx.2009.121434
18. ACoR.
ACR Lung-RADS - Update 1.1 2019. 2019. Disponible en:
https://www.acr.org/-/media/ACR/Files/RADS/Lung-RADS/LungRADS-1-1-updates.pdf?la=en.
https://doi.org/10.1148/rg.2018180017
19. Raghu G, Remy-Jardin M, Ryerson CJ, et al. Diagnosis of Hypersensitivity
Pneumonitis in Adults. An Official ATS/ JRS/ALAT Clinical
Practice Guideline. Am J Respir Crit Care Med. 2020;202(3):
e36-e69. https://doi.org/10.1164/rccm.202005-2032ST.
20. Fernández
PĂ©rez ER, Travis WD, Lynch DA, Brown KK, Johannson
KA, Selman M, et al. Diagnosis and Evaluation of Hypersensitivity Pneumonitis:
CHEST Guideline and Expert Panel Report. Chest. 2021;160(2):e97-e156.
https://doi.org/10.1016/j.chest.2021.03.066.
21. Raghu G, Remy-Jardin M, Myers JL, et al. American Thoracic Society,
European Respiratory Society, JapaÂnese Respiratory Society, and Latin American
Thoracic Society. Diagnosis of Idiopathic Pulmonary Fibrosis.
An Official ATS/ERS/JRS/ALAT Clinical Practice Guideline.
Am J Respir Crit Care Med.
2018;198:e44-e68.
https://doi.org/10.1164/rccm.201807-1255ST.
22. Lynch DA, Sverzellati
N, Travis WD, et al. Diagnostic criteÂria for idiopathic pulmonary fibrosis: a Fleischner Society White Paper. Lancet Respir
Med. 2018;6:138-53.
https://doi.org/10.1016/S2213-2600(17)30433-2.
23.
Echazarreta AL, Arias SJ, Del Olmo R, et al; Grupo de
estudio EPOC.AR. Prevalencia de enfermedad pulmoÂnar obstructiva crĂłnica en 6
aglomerados urbanos de Argentina: el estudio EPOC.AR. Arch
Bronconeumol (Engl Ed).
2018;54:260-9. https://doi.org/oi:
10.1016/j.arbres.2017.09.018.
24. Arias SJ, Neffen
H, Bossio JC, et al. Prevalence and FeaÂtures of
Asthma in Young Adults in Urban Areas of ArgenÂtina. Arch Bronconeumol (Engl Ed).
2018 Mar;54(3):134-9. https://doi.org/10.1016/j.arbres.2017.08.021.
25. Shah PA, Brightling
C. Biologics for severe asthma-Which, when and why? Respirology. 2023;28:709-21. https://doi.org/10.1111/resp.14520.
26. Mirza
S, Clay RD, Koslow MA, Scanlon PD. COPD Guidelines: A
Review of the 2018 GOLD Report. Mayo Clin Proc. 2018;93:1488-502. https://doi.org/10.1016/j.mayocp.2018.05.026.
27. Global Initiative for Chronic
Obstructive Lung Disease (GOLD), Global strategy for the diagnosis, management,
and prevention of chronic obstructive lung disease (2023 Report).
https://goldcopd.org/2023-gold-report-2/
28.
Miravitlles M, Soler-Cataluña JJ, Calle M, et al.
GuĂa EspaÂñola de la EPOC (GesEPOC).
Tratamiento farmacolĂłgico de la EPOC estable [Spanish
COPD Guidelines (GesEPOC): Pharmacological treatment of stable COPD]. Aten Primaria. 2012;44:425-37.
https://doi.org/10.1016/j.aprim.2012.04.005.
29.
PĂ©rez X, Wisnivesky JP, Lurslurchachai
L, Kleinman LC, Kronish IM.
Barriers to adherence to COPD guidelines among primary
care providers. Respir Med. 2012;106:374-
81. https://doi.org/10.1016/j.rmed.2011.09.010.
30. Bateman ED, Hurd SS, Barnes PJ, et al. Global strategy for asthma
management and prevention: GINA execuÂtive summary. Eur
Respir J. 2008;31:143-78.
https://doi.org/10.1183/09031936.00138707.
31. Hidalgo PP. Asma: GINA 2022 vs
Gema 5.2. Respiratorio en AtenciĂłn Primaria No. 2. Revista online disponible
en:
https://www.livemed.in/canales/respiratorio-en-la-red/respiratorio-atencion-primaria/numero-2/asma-gina-2022-gema-5-2.html#:~:text=Tanto%20la%20GINA%20
(Global%20Initiative,la%20gu%C3%ADa%20GEMA%20es%20espa%C3%B1ola
32. Mathioudakis
AG, Tsilochristou O, Adcock IM, et al. ERS/ EAACI
statement on adherence to international adult asthma guidelines. Eur Respir
Rev. 2021;30:210132. https://doi.org/10.1183/16000617.0132-2021.
33.
GarcĂa G, Bergna M, Vásquez JC, et al. Severe asthma: adding new evidence - Latin American Thoracic SoÂciety.
ERJ Open Res. 2021;7:00318-2020.
https://doi.org/10.1183/23120541.00318-2020.
34. Linares-Perdomo
O, Hegewald M, Collingridge
DS, et al. Comparison of NHANES III and ERS/GLI 12 for airway obstruction
classification and severity. Eur Respir
J. 2016;48:133-41. https://doi.org/10.1183/13993003.01711-2015.
35. LĂłpez
A, Benavides-Cordoba V, Palacios M. Effects of changÂing reference values on
the interpretation of spirometry for rubber workers. Toxicol Rep. 2023;10:686-9. https://doi.org/10.1016/j.toxrep.2023.05.011.
36.
Dreyse J, Gil R. Ecuaciones de referencia para
informe de espirometrĂas. ÂżSerá tiempo de adoptar las
ecuaciones de la Global Initiative for Lung Function?
Rev Chil Enferm Respir. 2020;36: 13-7. https://doi.org/10.4067/S0717-73482020000100013
37.
GalĂndez F, SĂvori M,
GarcĂa O, et al. Valores espiromĂ©triÂcos normales
para la Ciudad de Buenos Aires. Medicina (Buenos Aires) 1998;58:141-6.
38.
Lisanti R, Gatica D, Abal
J, et al. ComparaciĂłn de las prueÂbas de funciĂłn pulmonar en poblaciĂłn adulta
sana de la Provincia de Mendoza, Argentina, con valores de referencia
internacionales. Rev Am Med
Respir 2014;14:10-9.
39.
Gattarello S, RamĂrez S, Almarales
JR, Borgatta B, LaÂgunes L,
Encina B, Rello J; investigadores del CRIPS. Causes of non-adherence to therapeutic guidelines in
severe community-acquired pneumonia. Rev Bras Ter Intensiva.
2015;27:44-50. https://doi.org/10.5935/0103-507X.20150008.
40. Hedstrom
GH, Hooker ER, Howard M, et al. The Chain of Adherence for Incidentally
Detected Pulmonary Nodules after an Initial Radiologic Imaging Study: A
Multisystem Observational Study. Ann Am Thorac Soc.
2022;19:1379-89.
https://doi.org/10.1513/AnnalsATS.202111-1220OC.
41. Marinescu
DC, Raghu G, Remy-Jardin M, et al. IntegraÂtion and
Application of Clinical Practice Guidelines for the Diagnosis of Idiopathic
Pulmonary Fibrosis and Fibrotic Hypersensitivity Pneumonitis. Chest. 2022;162:614-29.
https://doi.org/10.1016/j.chest.2022.06.013.
42. Martin-Loeches
I, Torres A, Nagavci B, et al. ERS/ESÂICM/ESCMID/ALAT
guidelines for the management of severe community-acquired pneumonia. Eur Respir J. 2023;61:2200735. https://doi.org/10.1183/13993003.00735-2022