Autor : Jajati, MĂłnica1, Sivori, MartĂn2, Capelli, Luciano1, Pascansky, Daniel1, Catania, IvĂĄn2, GonzĂĄlez, Laura3, Mancuso, Marcela3
1Unidad de NeumotisiologĂa. Centro Universitario NeumonologĂŹa UBA. Hospital âDr. J. M. Ramos Mejiaâ. Ciudad AutĂłnoma de Buenos Aires. Argentina. 2Programa de Tuberculosis del Ministerio de Salud del Gobierno de la Ciudad AutĂłnoma de Buenos Aires. 3DivisiĂłn Arancelamiento. Hospital âDr. J. M. Ramos Mejiaâ. Ciudad AutĂłnoma de Buenos Aires. Argentina
https://doi.org/10.56538/ramr.LKZF6121
Correspondencia : MĂłnica Jajati. Urquiza 609. CP 1405. E-mail: mjajati@yahoo.com.ar
ABSTRACT
Objetivo:
Determinar
costos directos del tratamiento en tres grupos de pacientes con tuberculosis
pulmonar (TP): ambulatorios-adherentes (AA), hospitalizados adherentes (HA) y
hospitalizados no adherentes (HNA).
Material
y métodos: Se
consideraron tres grupos: ambulatorios-adherentes, hospitalizaÂdos adherentes y
hospitalizados no adherentes. Se determinaron costos directos desde la
perspectiva del financiador, segĂșn modulaciĂłn del Gobierno de la Ciudad de
Buenos Aires a julio 2022, cotizaciĂłn peso/dĂłlar 140. El costo de las drogas antituberculosis fue provisto por el Programa de
Tuberculosis del Gobierno de la Ciudad de Buenos Aires.
Resultados:
Se
incluyeron 10 pacientes ambulatorios adherentes. El tiempo de trataÂmiento fue
de 24 ± 2,52 semanas; la adherencia, el 100 %. El costo directo fue de USD
257,79 por paciente (RIQ = 191,6-328,55). Se incluyeron 20 pacientes
hospitalizados no adherentes y 10 hospitalizados adherentes, sin diferencias en
edad y gĂ©nero entre ellos. Los primeros tenĂan mayor carga tabĂĄquica, situaciĂłn
de calle, desnutriciĂłn, alÂcoholismo, adicciones y HIV (todos p <
0,05). El tiempo de primer tratamiento fue para hospitalizados no adherentes
5,5 semanas (RIQ = 3-8) y 24 semanas para hospitalizados adherentes. La
duraciĂłn en hospitalizados no adherentes de siguientes tratamientos fue de
0,5-9 semanas. El costo final alcanzĂł USD 8165,87 por paciente (RIQ = 4706,45-
12 897,82) en hospitalizados no adherentes y USD 4015,26 (RIQ =
3458,15-4482,6), en hospitalizados adherentes (p < 0,01).
ConclusiĂłn:
El
costo directo del tratamiento en ambulatorios adherentes fue USD 257 por
paciente. El costo directo del abandono del tratamiento de hospitalizados no
adherentes es el doble que en hospitalizados adherentes (USD 8165 vs. USD
4015). El costo de tratar a ambulatorios adherentes es quince veces menor que
internarlos. Es el primer estudio de costos directos en nuestro paĂs sobre el
tema. Se deben instrumentar programas de mejora de adherencia al tratamiento
para evitar un alto costo sanitario, drogorresistencia
y aumento de la morbimortalidad.
Palabras
clave: Tuberculosis
pulmonar, HospitalizaciĂłn, Tratamiento, Adherencia, Abandono
ABSTRACT
Objective: To determine the direct costs of the treatment in three groups of
patients with pulmonary tuberculosis (PTB): adherent outpatients (AOs),
hospitalized-adherent (HA), and hospitalized non-adherent (HNA).
Methods: Three groups were considered: AOs, HA, and HNA patients. Direct costs
were determined from the perspective of the funder, based on the cost modules
pro-vided by the Government of the City of Buenos Aires (GCBA) as of July 2022,
with a peso/dollar exchange rate of 140. The cost of antituberculous
drugs was provided by the Tuberculosis Program of the GCBA.
Results: Ten AOs were included, with a treatment
duration of 24±2.52 weeks and 100 % adherence. The direct cost was US$ 257.79
per patient (IQR [interÂquartile range]=191.6-328.55).
Twenty HNA patients and ten HA patients were included, with no differences
between the groups in age and gender. HNA patients showed the following
characteristics: higher smoking load, homelessness, malnutrition, alcoholism,
addictions, and HIV (all p<0.05). The duration of the first treatment was
5.5 weeks for HNA patients (IQR=3-8), and 24 weeks for HA patients. The
duration of subsequent treatments for HNA patients ranged from 0.5 to 9 weeks.
The final cost was US$ 8,165.87 per patient (IQR=4,706.45-12,897.82) in the HNA
group and US$ 4,015.26 per patient (IQR=3,458.15-4,482.6) in the HA group
(p<0.01).
Conclusion: The direct cost of treatment in AOs was US$ 257 per patient. The direct
cost of treatment withdrawal in HNA patients is twice the cost of HA patients
(US$ 8,165 vs. US$ 4,015). The cost of treating AOs is fifteen times lower than
the cost of hospitalizing them. This is the first study about direct costs on
this topic to be conducted in our country. Programs to improve treatment
adherence should be implemented to prevent high healthcare costs, drug
resistance, and increased morbidity and mortality.
Key words: Lung tuberculosis, Hospitalization, Treatment, Adherent, Non-adherent
Recibido: 22/10/2023
Aceptado: 24/01/2024
INTRODUCCIĂN
La
tuberculosis (TB) es un problema de salud mundial no resuelto, que afecta
especialmente a paĂses pobres en vĂas de desarrollo, asociado o no con otras
comorbilidades. Existe un alto porcentaje de subdiagnĂłstico
y abandono de tratamiento por falta de educaciĂłn y factores socioeconĂłmicos.1
El
informe de la Organización Mundial de la Salud (OMS) del año 2022 reportó que
6,4 millones de personas enfermaron de TB en 2021, una cifra que subestima el
real impacto de la enfermedad por el subregistro
vinculado a la pandemia.2 Se
estima que hubo 1,4 millones de muertes en personas sin infecciĂłn por virus de
la inmunodeficiencia humana (VIH) y 187 000 entre personas con VIH.2
El
Ministerio de Salud de Argentina reportĂł en 2021, 12 569 casos; es decir una
tasa de notificaciĂłn por TB de 27,4/100 000 habitantes (13,5 % mĂĄs alta que en
2020 y ligeramente menor que en 2019, que fue de 28,2 y se toma de referencia
para no consiÂderar el efecto pandemia), con el 59,8 % entre 15 y 44 años, y
una tasa de mortalidad de 1,49/100 000, 6 % mĂĄs alta que la del 2018 (26,2/100
000).3 La
Ciudad AutĂłnoma de Buenos Aires (CABA) en conjunto con provincia de Buenos
Aires registraron el mayor nĂșmero de casos, dado que concentraron el 65,67 % de
los casos notificados del paĂs (39,8 y 39,7/100 000 habitantes,
respectivamente).3
El
abandono del tratamiento antituberculosis es un
obstĂĄculo importante para el control de la enfermedad. Las consecuencias de la
no adherencia son la continuaciĂłn de la cadena de transmisiĂłn de la enfermedad,
desarrollo de mecanismos de resistencia bacteriana, consecuente aumento de la
morbimortalidad e incremento de los costos del tratamiento con su impacto en
los servicios de salud. Diferentes estudios han investigado el costo del
tratamiento de la TB, tanto directo como indirecto en muchos paĂses del mundo,
pero, en nuestro conocimiento, no existen investigaciones en nuestro paĂs.4-16
El
gasto en TB es de la mitad del tratamiento del VIH y menos de la décima parte
que el de COVID-19, y disminuye año a año a pesar de ser la enfermedad
infecciosa que mås personas con mayor mortalidad hasta el año 2020.17
El
objetivo de este estudio es determinar los costos directos desde la perspectiva
del financiador del tratamiento de pacientes con TB pulmonar ambulatorios
adherentes (AA) y hospitalizados, comparando entre ellos si eran adherentes
(HA) o no (HNA), en el ĂĄmbito de la atenciĂłn de un hospital pĂșblico
multivalente de la CABA.
MATERIAL Y MĂTODOS
Se
evaluaron retrospectivamente las historias clĂnicas de los pacientes con
diagnóstico de ingreso de TB pulmonar entre los años 2017 y 2021 en nuestro
hospital. Se determinaron los costos directos desde la perspectiva del
financiador para lo que se tuvieron en cuenta los costos de medicamentos y la
modulaciĂłn de internaciĂłn del Gobierno de la Ciudad de Buenos Aires a Julio
(GCBA) de 2022, a una cotizaciĂłn peso/dĂłlar de 140 (dĂłlar Banco NaciĂłn Rep.
Argentina). El costo de los fĂĄrmacos antituberculosis
fue provisto por el Programa de TB del Ministerio de Salud del GCBA. El costo
de las drogas por fuera de la modulaciĂłn fue realizado tomando el manual
farmacéutico Kairos de julio 2022 y de los estudios
diagnĂłsticos de nomencladores del GCBA.
Se
consideraron tres grupos de pacientes para el anĂĄlisis de costo: ambulatorios
adherentes (AA), hospitalizados adherentes (HA) y hospitalizados no adherentes
(HNA). Para seleccionar el perfil de pacientes que incluir en el grupo AA, se
tomĂł una muestra que representara en sus caracterĂsticas demogrĂĄficas, clĂnicas
y sociales el perfil de toda nuestra base de datos de pacientes atendidos
ambulatoriamente en nuestra Unidad. Se incluyĂł para el anĂĄlisis un nĂșmero de
pacientes hospitalizados con relaciĂłn 2:1 para los grupos HNA:HA.
Se considerĂł no adherente a aquel paciente que no continuĂł el tratamiento antituÂberculosis por mĂĄs de 4 semanas y sin control mĂ©dico.1 Para los pacientes hospitalizados que no
eran adherentes a partir de la segunda internaciĂłn en adelante se les
pedĂa GeneXpert de esputo y cultivos en medios sĂłlidos
en cada internaciĂłn. Se usaron medidas centrales (mediana) y de dispersiĂłn
(rango intercuartilar 25 %-75 % âRIQâ) para las
variables cuantitativas y porcentaje para las categĂłricas. Para la comparaciĂłn
entre los subgrupos HNA y HA de las variables categĂłricas se usĂł la prueba de
Fisher. Se usĂł el paquete de estadĂstica del programa Biostat.
RESULTADOS
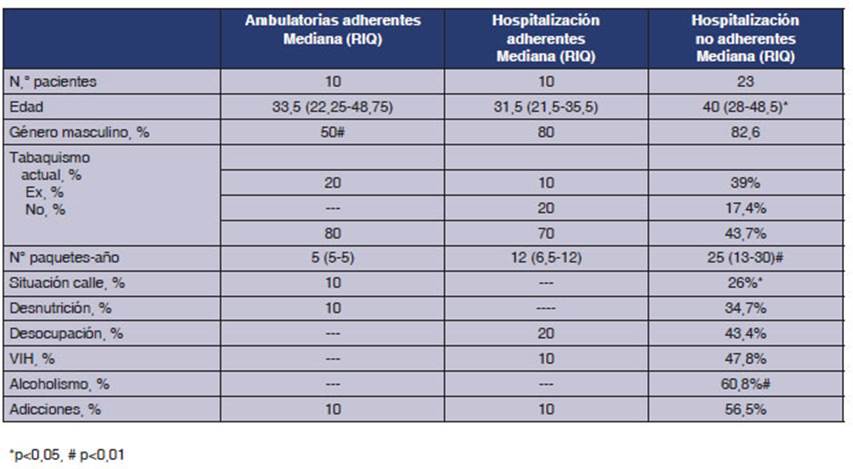
Las caracterĂsticas demogrĂĄficas de los tres grupos estĂĄn detalladas en la Tabla 1.
Costo del grupo pacientes
ambulatorios adherentes
Se
incluyeron 10 pacientes. El tiempo de trataÂmiento fue 24 semanas de media y la
adherencia fue 100 % al tratamiento con el esquema 2 meses de isoniazida-rifampicina-pirazinamida-etambutol y 4 meses de isoniazida-rifampicina (2HRZE/4HR). El costo directo total
por paciente fue USD 257,79 de mediana (RIQ = 191,6-328,55).
Costo del
grupo pacientes hospitalizados adherentes
Se incluyeron 10 pacientes. Un paciente falleÂciĂł. A un paciente
se le detectĂł resistencia a la rifampicina en la
evoluciĂłn posterior. El tiempo de tratamiento fue 24 semanas de media y la adÂherencia
fue 100 % al tratamiento con el esquema 2HRZE/4HR. El costo directo total por
paciente fue de USD 4015,26 (RIQ = 3458,15-4482,6).
Costo del
grupo pacientes hospitalizados no adherentes
Se incluyeron 20 pacientes. El inicio del primer tratamiento fue
HRZE y los que pudieron pasar a segunda fase con HR. El tiempo de primer traÂtamiento
fue 6 semanas (RIQ = 3-9). La duraciĂłn del segundo hasta sexto tratamiento fue
en rango de 0,5 a 9 semanas. Catorce pacientes hicieron dos tratamientos
(duraciĂłn 8 semanas, RIQ = 4,5-12), ocho pacientes hicieron tres tratamientos
(duraÂciĂłn 6 semanas, RIQ = 5-12); dos pacientes hicieÂron cuatro tratamientos
(duraciĂłn 4 semanas) y un solo paciente hizo seis tratamientos (0,5 semana). La
causa de abandono del tratamiento fue en 100 % de los casos, el retiro
voluntario del paciente del hospital. Un solo paciente falleciĂł (VIH-reactivo)
al año luego de la segunda internación a causa de una masa ocupante cerebral
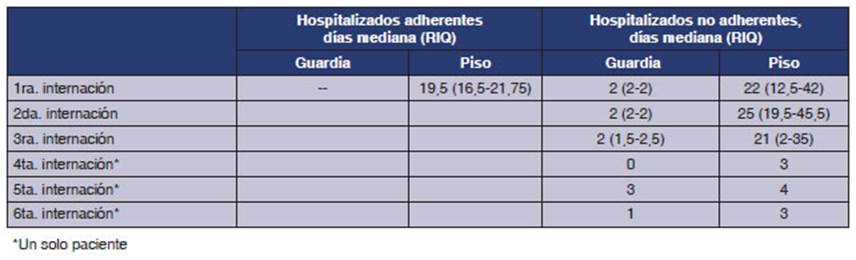
sin diagnĂłstico. El nĂșmero de consultas a guardia, sala de internaÂciĂłn y
unidad de terapia intensiva se detallan en la Tabla 2. El costo directo total
por paciente fue USD 8165,87 (RIQ = 4706,45-12 897,82).
ComparaciĂłn
entre grupo de pacientes hospitalizados adherentes y no adherentes
En la Tabla 1, se presentan las variables demoÂgrĂĄficas de ambos grupos.
Hubo diferencias en la edad entre los grupos (mĂĄs edad en el grupo HNA, p <
0,05). Con respecto al género hubo predominio del género masculino entre los
hospitalizados (p < 0,05). En el grupo HNA, hubo mĂĄs pacientes con carga
tabĂĄquica, situaciĂłn de calle (p < 0,05), desÂocupaciĂłn,
desnutriciĂłn, alcoholismo, adicciones y serologĂa reactiva a VIH (para el resto
p < 0,01). No hubo diferencias en los dĂas de la primera internaÂciĂłn
entre ambos grupos (HA: 21,5 vs. HNA:19 d).
Habiendo comparado los costos finales por pacientes de ambos
grupos de hospitalizados, se observĂł diferencia significativa (p <
0,01). HabienÂdo comparado los costos directos no modulados de ambos grupos de
pacientes hospitalizados, se observĂł una diferencia significativa (33 % del HNA
vs. 8,29 % del HA, p < 0,05).
DISCUSIĂN
El costo directo de cumplir el tratamiento ambulaÂtorio de la TB
pulmonar en un hospital pĂșblico de la ciudad de Buenos Aires es USD 257 por
paciente. El perfil de pacientes podrĂa ser representativo de los pacientes
atendidos su sistema pĂșblico. El costo directo de abandonar el tratamiento por
paciente que se le inicia tratamiento para TB pulmonar hospitalizado es el
doble en comparaciĂłn con los que lo cumplen (USD 8165 vs. USD 4015). En el
grupo HNA se encontraron mĂĄs pacientes con carga tabĂĄquica, situaciĂłn de calle,
desnutriciĂłn, alcoholismo, adicciones y serologĂa reactiva a VIH (p <
0,05). El costo de tratar a los pacientes amÂbulatorios es quince veces menor
que internarlos.
La estrategia de la OMS «Fin de la TB» para el año 2025, incluye
reducir la tasa de incidencia en 50 % en la década 2015-2025, reducir la
mortalidad el 75 % y llevar a 0 el porcentaje de pacientes con costos
catastrĂłficos.2 Al 2021, estos tres indicadoÂres estaban en el 10 %,
el 5,9 % y el 48 %, respecÂtivamente, muy lejos del objetivo que cumplir.2
Por otra parte, un hecho importante relacionado es la preocupante baja tasa de
adherencia al tratamienÂto. La OMS definiĂł en 2003 a la adherencia como âel
grado en el que la conducta de un paciente, en relaciĂłn con la toma de
medicaciĂłn, el seguiÂmiento de una dieta o la modificaciĂłn de hĂĄbitos de vida,
se corresponde con las recomendaciones acordadas con el profesional sanitarioâ.18
Existen instrumentos de evaluaciĂłn de la adherencia como el cuestionario de Morinsky Green.19 Los factores ligados a la
adherencia al tratamiento antituberÂculosis se
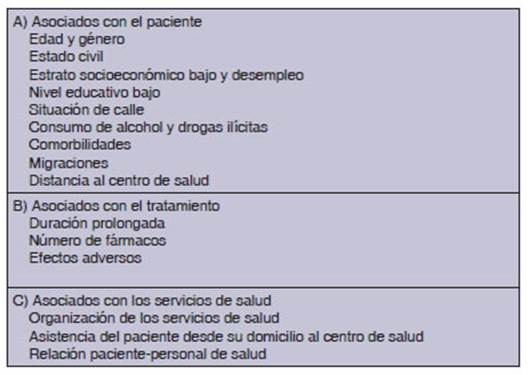
detallan en la Tabla 3.20-25 Entre los asoÂciados al paciente, los
hombres jĂłvenes en edades econĂłmicamente activos son menos adherentes que las
mujeres. Esto se observa en distintos estuÂdios, incluido el nuestro. Los
solteros abandonan mĂĄs que los casados, probablemente por falta de contenciĂłn
familiar. El estado socioeconĂłmico bajo y el desempleo originan
condiciones precarias de vida del enfermo, como muestra nuestro estudio.
También la baja escolaridad se asocia con menor adherencia a la terapéutica. En
algunos estudios, el analfabetismo fue un factor cinco veces mayor para el
incumplimiento en comparaciĂłn con los pacienÂtes que tenĂan estudios primarios
o secundarios.20 Otros factores todos presentes en nuestro estudio
se relacionan con la mayor tasa de abandono; la situaciĂłn de calle y la falta
de vivienda, el alcohoÂlismo y la adicciĂłn a drogas ilĂcitas.21-24
TambiĂ©n, el nĂșmero y tipo de comorbilidades, como el VIH, trastornos
psiquiĂĄtricos, impedimentos fĂsicos, etc. Las migraciones de las personas que
se desplazan de un paĂs a otro luego de comenzado el tratamienÂto hacen difĂcil
el cumplimiento. En la Argentina, Herrero y cols. realizaron un estudio en el
Ărea Metropolitana de Buenos Aires sobre 123 pacientes con TB (38 no adherentes
y 85 adherentes) para identificar los factores que se asocian a la
no-adherencia.25 Determinaron que los factores mĂĄs asociados a la falta
de adherencia fueron: género masculino (OR = 2,8), aquellos que concurren a un
hospital (OR = 3,4) y los que tienen dificultaÂdes por el costo de transporte
(OR = 2,5).25 En el BoletĂn EpidemiolĂłgico de TB de 2022 en ArgenÂtina,
sobre 12 569 casos notificados en 2021, en el 31 % no se registrĂł evaluaciĂłn
del tratamiento, lo que puede significar quizĂĄs abandonos de este en muchos de
ellos.3
Entre los factores asociados con el tratamiento, la duraciĂłn prolongada
es una de las principales quejas de los pacientes. TambiĂ©n lo es el nĂșmero de
fĂĄrmacos. La cantidad de comprimidos atenta contra la adherencia y este factor
empeora si el paciente tiene otras comorbilidades que le obligan a tomar otras
medicaciones concoÂmitantes (ejemplo: antirretrovirales). Finalmente, los
eventos adversos, tales como diarrea, vómitos, reacciones alérgicas,
hepatopatĂas, ototoxicidad, etc.20 Entre
los factores asociados con los servicios de salud; en la organizaciĂłn de los
servicios de salud es muy importante la capacitaciĂłn del perÂsonal de salud,
con médicos especialistas, para la implementación de un programa de TB
adecuado. TambiĂ©n la distancia desde el domicilio del pacienÂte al centro de
salud es un factor importante para considerar: a mayor distancia, suele haber
menos adherencia, segĂșn se ha comprobado en diferentes estudios.20, 25
Por Ășltimo, es fundamental la relaciĂłn personal de salud-paciente, tanto del
médico como de la persona que le administra la medicación, para que el paciente
se sienta contenido.
Las consecuencias de la falta de adherencia al tratamiento pueden
ser evaluadas desde el paÂciente o la sociedad. Para el paciente, significarĂĄ
el agravamiento de la TB desde el punto de vista clĂnico que lo puede llevar a
la muerte o la geneÂraciĂłn de resistencia a antibiĂłtico, lo que ocasiona
consecuencias personales y sociales. Esto generarĂĄ que prĂłximos tratamientos no
tengan respuesta esperada. La TB multirresistente
(TBMR) es un problema mundial creciente que estĂĄ relacionada entre otros
factores a la falta de adherencia.1-3 Las consecuencias sociales
estarån relacionados con el tema de la aparición de TBMR, pero también a las
consecuencias econĂłmicas de mayor consumo de los recursos de salud.26, 27
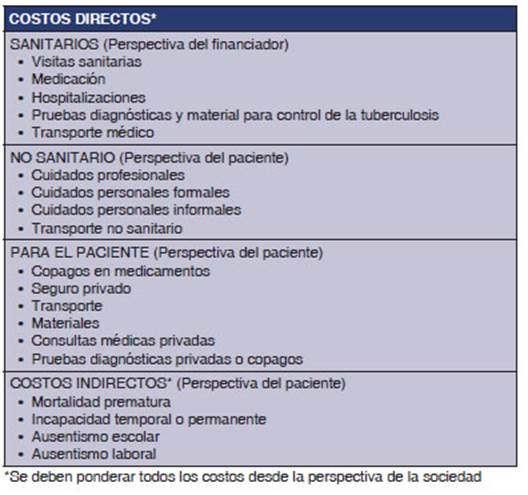
Cuando se analizan las consecuencias econĂłmicas, se puede hacer desde la
perspectiva del financiador o del paciente o de la sociedad que incluye a
todos. A su vez, se pueÂde hablar de costos directos (mĂ©dicos: gastos en
mantenimiento centros de salud y amortizaciĂłn de equipos, honorarios equipos de
salud, pruebas diagnĂłsticas y tratamientos; no mĂ©dicos: transporÂte, comidas) o
indirectos (pĂ©rdida de dĂas laborales, pĂ©rdida de productividad y pĂ©rdida
econĂłmica por muerte prematura). Pero tambiĂ©n hay que destaÂcar cuando se quieren
hacer comparaciones entre estudios, que los costos dependen de la estructura
sanitaria, y esto es inherente a cada paĂs y sistema financiador, por lo que es
no recomendable realiÂzarlo (Tabla 4).
En revisiones sobre las consecuencias econĂłÂmicas del tratamiento
de la TB, se identificaron 71 estudios en TB sensible; 10, en TBMR; y 9, sobre
ambos.26, 27 Estos estudios pertenecĂan a 50 y 16 paĂses,
respectivamente. Lo hacĂan desde la perspectiva del financiador (31 %), del
paciente (26 %) y de ambos (43 %).26 Desde la perspectiva del
financiador, el costo de la TB sensible fue USD 14 659 en paĂses de altos
ingresos; USD 840, en paĂses de medianos ingresos; USD 273, en paĂses de
medianos-bajos ingresos; y USD 258, en paĂses de bajos ingresos.26, 27
En TBMR, el costo de traÂtamiento fue USD 83 365, USD 5284, USD 6313 y USD
1218, respectivamente.26, 27 Desde la persÂpectiva del paciente, en
la TB sensible, se observĂł un costo adicional del 3 % en los paĂses de altos
ingresos, el 72 % en los de medianos ingresos, el 60 % en los de medios-bajos
ingresos, y el 31 % en los de bajos ingresos.26, 27 Cuando se
combinaron todos los costos, la pérdida de productividad fue del 16 %, 2 %, 40
% y 38 %, respectivamente27. En un trabajo del Programa Global de TB
de la OMS, Tanimura y cols. determinaron
un costo promedio de USD 847 por paciente (el 20 % costos médicos directos, el
20 % costos no-médicos directos y el 60 % costos indirectos (pérdida de ingreso),
el 50 % antes del tratamiento de la TB.28
Entre los paĂses desarrollados, existen pocos estudios que evalĂșen
el impacto en costos para el sistema de salud.4-10, 29 Chan y cols.,
en Australia, determinaron para diez pacientes con TB pulmoÂnar sensible a
antibiĂłticos, un costo de tratamiento de AUD 11 538 (dĂłlares australianos).4
Un solo paciente con TBMR fue incluido en el anĂĄlisis para comparar sus costos
(AUD 258 089, es decir veintidĂłs veces mĂĄs).4 Desagregando los
costos: por diagnĂłstico, 12 %; hospitalizaciĂłn, 43 %; consultas ambulatorias, 5
%; medicaciĂłn, 7 %; y programas comunitarios y otros costos, 26 %.4
Oh y cols. revisaron dieciocho estudios sobre costos en Estados Unidos, el
costo directo promedio por paciente de USD 34 600 para un paciente con TB
sensible y USD 110 900 para un paciente con TBMR (tres veces mĂĄs).5
Desagregando el costo: consultas amÂbulatorias, USD 4300 por paciente; de
laboratorio, promedio de USD 1500 por paciente; y el de antiÂbiĂłticos, USD 800
por paciente (el 2 % del paciente sensible y el 27 % del TBMR).5 El costo de la
TB hospitalizada en Estados Unidos fue de USD 34 512 y USD 3296 para el
ambulatorio.6, 7 Los costos indirectos por pérdida de productividad
durante la hospitalizaciĂłn fueron USD 404 y USD 403 por paciente,
respectivamente, para el perĂodo ambuÂlatorio.7 Grosse
y cols. estimaron el costo indirecto social por muerte
prematura, que asciende a USD 574 751 por paciente para una edad de 65 años.8
Marks y cols. estimaron en Estados Unidos el costo
para TBMR y extensamente resistente.9 El costo ambulatorio fue de
USD 83 909 y USD 221 916 por paciente en 2020, respectivamente. Para los
pacientes hospitalizados fue de USD 98 278 y USD 345 792 por paciente en 2020,
respectivamente. La pérdida de productividad fue estimada en USD 165 137 por
paciente en 2020 para afectados por TBMR. Para pacientes extensamente
resistentes, la pérdida de productividad fue de USD 161 331 por paciente en
2020. El costo por muerte prematura a los 55 años fue calculado en USD 1 031 513
por paciente en 2020.9 En Europa, Diel y
cols. revisaÂron en los 27 paĂses de la Comunidad
Europea los costos del manejo de la TB.10 Teniendo en cuenta los
costos directos e indirectos, el costo total fue de ⏠10 282 para TB sensible;
⏠57 213, para TBMR; y ⏠170 744 para extensamente resistente.10 Law y cols. elaboraron un modelo
teĂłrico de Markov de costo-efectividad para evaluar
cuatro diferentes esquemas de tratamiento de la TBMR con difeÂrentes
porcentajes de escenario de prevalencia.29 Los esquemas de
retratamientos reforzados fueron los esquemas mĂĄs costo-efectivos. Pero el
esquema empĂrico inicial para TBMR, a pesar de ser mĂĄs caro, tienen como
resultado menor mortalidad comparada con el esquema tradicional con un costo
por dĂas de buena calidad de vida ganado promedio de USD 4650 por paciente.29
En la mayor parte de los paĂses de ingresos medios, estĂĄ por debajo del ingreso
per cĂĄpita, que es el umbral usual tomado como el Ăndice de costo-incremental
(ICER) de costo-efectividad.29
Entre los paĂses en vĂas de desarrollo, hay dos estudios
latinoamericanos.11, 12. Steffen y cols. de Brasil describieron, en 218 pacientes con TB pulmonar, el
costo del tratamiento directamente observado (DOTS) vs. el
autoadministrado desde la perspectiva del paciente y
el sistema de salud.11 El costo en la fase prediagnĂłstica
fue superior en el autoadministrado y para la fase de
tratamiento el DOTS. El costo del tratamiento completo fue para el autoadministrado de USD 194 para el paciente y USD 189 para
el financiador. Para el DOTS fue USD 336 y USD 726, respectivamente, casi el
doble que el autoadministrado con tasas de
tratamiento completo del 79 % y el 71 %, respectivamente.11 Rouzier y cols. en Ecuador en 104
pacientes con TB sensible, el costo total desde la perspectiva del paciente fue
USD 960 por paciente y para 14 pacientes con TBMR de USD 6880 por paciente
(seis veces mayor).12 Representa el 31 % y 223 % del ingreso
promedio per cĂĄpita de Ecuador. En los pacientes con TBMR, el costo mayor fue
por la pĂ©rdida de ingreso econĂłmica.12 Entre los paĂses asiĂĄticos, Chandra y cols. revisaron trece
estudios sobre costos de tratamiento de la TB en la India.13 El
costo desde la perspectiva del paciente fue de USD 235; el 45,5 % son directos
en el sistema pĂșblico. Solo un estudio en el sistema privado de TB drogorresistente determinĂł un costo total directo de USD
7778.13 McAllister y colsw.
en Indonesia determinaron desde la perspectiva del
paciente el costo de tratamiento en 106 pacientes con TB. El costo promedio fue
de USD 243 66 por paciente.14 Long y cols. en 2011 realizaron un anĂĄÂlisis
sistemĂĄtico del costo directo del tratamiento antituberculoso en relaciĂłn con
la adherencia en China.15 Si bien el diagnĂłstico bĂĄsico (radiografĂa
y baciloscopia seriada) y el tratamiento antibiĂłtico
es gratuito, se observĂł alto porcentaje de abandoÂno (73 %) referido a que el
paciente debe pagar transporte y honorarios médicos. En la revisión china, el
costo ambulatorio desde la perspectiva del paciente fue entre USD 149 y USD
724, lo que representa entre el 42 % y el 119 % de las entradas del hogar
econĂłmicas y se considera como uno de los principales factores. Se debe
recordar que un tercio de los pacientes mundiales con TBMR son de China, lo que
se entiende por la alta tasa de abanÂdono, entre otros factores.15
MĂĄs recientemente en 2020, Xu y cols. comunicaron un estudio sobre 326 pacientes con TB, un 21,4 %
por debajo de la lĂnea de pobreza.16 El costo total de tratamiento
por paciente fue USD 1185,5 (88 % directos). Del total, el 37 % fueron antes de
la atenciĂłn de la TB. Los factores que se asociaron a mayor costo fueron
ancianos, divorciados o que viven solos, vivienda en ĂĄrea rurales, mayor
pobreza y con educaciĂłn primaria incompleta.
La OMS define al costo catastrĂłfico por TB cuanÂdo el costo
directo e indirecto de un tratamiento supera el 20 % de las entradas econĂłmicas
anuales de una persona. En un anĂĄlisis sistemĂĄtico, de 5114 estudios se
seleccionaron 29 estudios.30 La proporciĂłn promedio de costos
catastrĂłficos fue del 43 %. Los mayores predictores de un alto cosÂto
catastrĂłfico fueron las variables paĂs, TBMR y VIH. Los costos catastrĂłficos
fueron menores en las estrategias activas de bĂșsqueda (12 %) que en los de
espera pasiva (30 %).30 En un trabajo del Programa de TB de la OMS, Tanimura y cols. deÂterminaron que el costo catastrĂłfico
fue del 58 % en el ingreso anual individual, especialmente en los mĂĄs pobres y
con TBMR.28 Guidoni y cols. evaÂluaron
prospectivamente el costo en cinco ciudades brasileras de 350 pacientes con TB.31
La evoluciĂłn desfavorable estuvo asociado al costo catastrĂłfico (OR = 2,53, 95
%IC = 1,13-5,67 y divorcio (OR = 5,29, 95 %IC = 1,3-20,05).31 Chandra y cols. en InÂdia determinaron en una revisiĂłn de
trece estudios sobre costos, que el costo catastrĂłfico era entre el 7 % al 32,4
% de los pacientes con TB sensible y el 68 % de la TB drogorresistente.13
SegĂșn McAllister y cols., en Indonesia, el 26,5 % de
los pacientes superaban el 20 % de sus ingresos anuales.14
Habiendo combinando los anĂĄlisis y relacionaÂdo la implicancia que
tiene la baja adherencia al tratamiento de la TB con el impacto en los costos
en salud, se encontraron escasos estudios. Kwon y cols. comunicaron
sobre 3799 pacientes con TB, 2662 fueron adherentes y 1137, no adherentes, en
la comparación de los costos.32 Cinco años después, los costos de
los adherentes fue USD 2270 y USD 2694 en los no adherentes. El costo mensual
fue un 11 % menor en los adherentes y el costo total en los no adherentes fue
dos veces y media mayor.32 Chimeh y cols. realizaron un anĂĄlisis sistemĂĄtico entre 2009 y 2019 en el
que relacionaron los cosÂtos del manejo de la TB con la no adherencia.33
De 14 estudios, 8 se focalizaron en no adherencia y muerte, 2 con falla al
tratamiento, 1 con Ă©xito de tratamiento, 1 con los Ă©xitos y fracasos del
tratamiento y 2 con costos. La mayor parte de los estudios fueron
retrospectivos o caso-control.33 Los resultados mostraron que la
no-adherencia se asociĂł a mayor mortalidad, falla al tratamiento y menores
tasas de curaciĂłn y profundo impacto econĂłmico negativo.33
Long y cols. en 2011 realizaron un anĂĄlisis sisÂtemĂĄtico del costo
directo del tratamiento antituÂberculoso en relaciĂłn con la adherencia en
China, y, si bien el tratamiento antibiĂłtico es gratuito, se observĂł un alto
porcentaje de abandono (73 %) referido a lo que el paciente debe pagar, como
transporte y honorarios médicos.15 En nuestro estudio, el costo
directo de tratar a los pacientes ambulatorios es quince veces menor que internarÂlos,
y el costo de abandonar el tratamiento de un paciente con TB pulmonar
hospitalizado es el doble en comparaciĂłn a los que lo cumplen (USD 8165 por
paciente vs. USD 4015 por paciente, respecÂtivamente).15 Los
factores asociados a la no adheÂrencia fueron la mayor carga tabĂĄquica,
situaciĂłn de calle, desnutriciĂłn, desocupaciĂłn, alcoholismo, adicciones y
serologĂa reactiva a VIH.15
Entre las limitaciones de este estudio, se puede definir que la
recolecciĂłn de datos desde la historia clĂnica fue retrospectiva. Otra
limitaciĂłn es que la extrapolaciĂłn de sus conclusiones para otros sistemas de
salud de nuestro paĂs u otras regiones (validez externa), no es aconsejable
debido a la ya referida estructura de costos diferentes. Otra limitaciĂłn es que
no se han evaluado los costos indirectos (que se presumen son mĂĄs altos que los
directos
por lo anteriormente revisado), y que no se determinaron los costos desde otras
perspectiÂvas (por ejemplo, paciente, o desde la sociedad). Si bien se
calcularon los costos inicialmente en pesos, la inestabilidad cambiaria y
devaluaciones sufridas por nuestro paĂs en los Ășltimos tiempos, determinaron
que hayamos comunicado los resulÂtados en dĂłlares (con la paridad al peso del
inicio del estudio).
Otra
limitaciĂłn es que el nĂșmero de pacientes estudiados es pequeño, por lo que las
conclusiones a partir de la significancia estadĂstica halladas deben ser
evaluadas con discreciĂłn.
Por
Ășltimo, otra limitaciĂłn serĂa que la moÂdulaciĂłn usada por el GCBA, no permitiĂł
desÂagregar la estructura interna de costos para saber quĂ© variables y con quĂ©
peso han sido consideradas.
En
conclusiĂłn, el costo directo de cumplir el tratamiento ambulatorio de la TB
pulmonar en un hospital pĂșblico de la ciudad de Buenos Aires es USD 257 por
paciente. El perfil de pacientes es representativo de los pacientes atendidos
en su sistema pĂșblico. Es el primer estudio de costos directos en nuestro paĂs
del tratamiento ambulaÂtorio de la TB pulmonar en pacientes adherentes. El
costo de tratar a los pacientes ambulatorios es quince veces menor que
internarlos. El costo directo de abandonar el tratamiento por paciente que se
le inicia tratamiento para TB pulmonar hospitalizada es el doble en comparaciĂłn
a los que lo cumplen (USD 8165 vs. USD 4015). En el grupo HNA, se encontraron
mĂĄs pacientes con carga tabĂĄquica, situaciĂłn de calle, desnutriciĂłn,
desocupaciĂłn, alcoholismo, adicciones y serologĂa reactiva a VIH
estadĂsticamente significativa. Es fundamental lograr la adherencia al
tratamiento para curar la TB y evitar problemas de drogorreÂsistencia
por su impacto sanitario social y aumento de la morbimortalidad. Se deben
instrumentar intervenciones para mejorar la adherencia, como, por ejemplo,
incentivos econĂłmicos a los pacienÂtes, educaciĂłn en relaciĂłn con su enfermedad.
El personal de salud por otro lado debe priorizar la atenciĂłn de los pacientes
con TB, reducir al mĂniÂmo el tiempo de espera y mejorar la relaciĂłn con el
enfermo.
Conflictos
de intereses
Los
autores no declaran ningĂșn conflicto de interĂ©s en el tema.
BIBLIOGRAFĂA
1.
Abbate E, Ballester D, Barrera L, et al. Consenso
Argentino de Tuberculosis. Rev Am Med
Resp. 2009;9:61-99.
2. World Health Organization. Global Tuberculosis Report 2022. Geneva: WHO; 2022.
Acceso el 5 de septiembre de 2022 en
https://www.who.int/teams/global-tuberculosis-programme/tb-reports/global-tuberculosis-report-2022
3.
BoletĂn sobre Tuberculosis y Lepra en la Argentina N° 6. Año VI-Marzo 2023.
Ministerio de Salud de la NaciĂłn. Acceso el 5 de septiembre de 2023 en
https://bancos.salud.gob.ar/sites/default/files/2023-03/Boletin_Tuberculosis_y_Lepra_en_la_Argentina_2023.pdf
4. Chan EC, Nolan A, Denholm JT. How much does tuberculosis cost? An Australian healthcare perspective analysis. CDI. 2017;41: E191-4.
5. Oh P, Pascopella
L, Barry P, Flood JM. A systematic synthesis of direct costs to treat and
manage tuberculosis disease applied to California, 2015. BMC
Res Notes. 2017;10:434.
https://doi.org/10.1186/s13104-017-2754-y
6. Aslam
MV, Owusu-Edusei K, Marks SM, et al. Number and cost
of hospitalizations with principal and secondary diagnoses of tuberculosis,
United States. Int J Tuberc
Lung Dis. 2018;22:1495-504.
https://doi.org/10.5588/ijtld.18.0260
7. Shepardson
D, Marks SM, Chesson H, et al. Cost-effectiveÂness of
a 12-dose regimen for treating latent tuberculous
infection in the United States. Int J Tuberc Lung Dis. 2013;17:1531-7.
https://doi.org/10.5588/ijtld.13.0423
8. Grosse SD, Krueger KV, Pike J.
Estimated annual and lifeÂtime labor productivity in the United States, 2016:
implicaÂtions for economic evaluations. J Med Econ.
2019;22:501-8.
https://doi.org/10.1080/13696998.2018.1542520
9. Marks SM, Flood J, Seaworth B, et al; TB Epidemiologic Studies Consortium. Treatment practices, outcomes, and costs of multidrug-resistant and
extensively drug-resistant tuberculosis, United States, 2005-2007. Emerg Infect Dis. 2014;20:812-21.
https://doi.org/10.3201/eid2005.131037
10. Diel
R, Vandeputte J, de Vries
G, Stillo J, Wanlin M, NienÂhaus A. Costs of tuberculosis disease in the European
Union: a systematic analysis and cost calculation. Eur
Respir J. 2014;43:554-65.
https://doi.org/10.1183/09031936.00079413
11. Steffen R, Menzies D, Oxlade O, et al. PatientsÂŽs costs and cost-effectiveness of tuberculosis
treatment in DOTS and Non-DOTS facilities in Rio Janeiro, Brazil. PLos ONE. 2010;5: e14014. https://doi.org/10.1371/journal.pone.0014014
12.
Rouzier VA, Oxlade O, Verduga R, et al. Patient and
family costs associated with tuberculosis, including multidrugreÂsistant
tuberculosis, in Ecuador. Int J Tuberc
Lung Dis. 2010;14:1316â22.
13. Chandra A, Kumar R, ant S, Parthasarathy R, Krishnan A. Direct and indirect patients
costs of tuberculosis in India: Trop Med Inter Health 2020;25:803-12.
https://doi.org/10.1111/tmi.13402
14. McAllister SM, Lestari BW,
Sullivan T, et al. out-of-pocket costs for patients with tuberculosis in
different healthcare settings in Bandung, Indonesia. Am J Trop Med Hyg. 2020;103:1057-64. https://doi.org/10.4269/ajtmh.19-0848
15. Long Q, Smith H, Zhang T,
Tang S, Garner P. Patient medical costs for tuberculosis treatment and impact
on adherÂence in China: a systematic review. BMC Public
Health. 2011;11:393.
https://doi.org/10.1186/1471-2458-11-39331
16. Xu
C, Xia Y, Hu D, Zhang X, Zhao Y. Financial burden of tuberculosis patients:
China 2020; China CDC. 2021;5:266-70.
17. Global Burden of Disease
Health Financing Collaborator Network. Health sector spending and spending on
HIV/ AIDS, tuberculosis, and malaria, and development assistance for health:
progress towards Sustainable Development Goal 3. Lancet 2020; 96:693â724. 6
Stop TB Partnership. The global plan
to end TB 2018â2022. 2019.
http://www.stoptb.org/global/plan/plan1822.asp (accessed July 7, 2021).
18. Adherence to long term
therapies: evidence for action. Geneva: World Health Organization; 2003.
19. Morisky
DE, Green LW, Levine DM. Concurrent and predictive validity of a self-reported
measure of medicaÂtion adherence. Med Care.
1986;24:67-74.
https://doi.org/10.1097/00005650-198601000-00007
20.
Manjarrez Morales, Evelyn M, Serrano Montes V, et al. Principales causas de
abandono del tratamiento contra la tuberculosis pulmonar. Gac
Med Mex. 1993;129: 57-62.
21.
Albuquerque M, Ximenes R, Lucena-Silva N, et al. Factors associated with treatment failure, dropout, and death in a
cohort of tuberculosis patients in Recife, Pernambuco
State, Brazil. Cad Saude Publica. 2007;23:1573-82.
https://doi.org/10.1590/S0102-311X2007000700008
22. Przybylski
G, Dąbrowska A, Trzcińska
H. Alcoholism and other socio-demographic risk factors for adverse TB-drug
reactions and unsuccess full tuberculosis treatment
-data from ten years' observation at the Regional Centre of Pulmonology,
Bydgoszcz, Poland. Med Sci Monit. 2014;20:444-53.
https://doi.org/10.12659/MSM.890012
23. Naing
NN, DĂste C, Isa AR, Salleh
R, Bakar N, Mahmod MR.
Factors contributing to poor compliance with anti-TB treatment among
tuberculosis patients. South Asian J Trop Med Public Health.
2001;32:369-82.
24. Dilla
T, Valladares A, LizĂĄn L, SacristĂĄn JA. Adherencia y persistencia terapeĂștica:
causas, consecuencias y estrategias de mejora. Aten Primaria. 200;41:342-8.
https://doi.org/10.1016/j.aprim.2008.09.031
25. Herrero
MB, Ramos S, Arrossi S. Determinants of non-adherence
to tuberculosis treatment in Argentina: barriers related to access to
treatment. Rev Bras Epidemiol 2015; 18:287-98.
https://doi.org/10.1590/1980-5497201500020001
26. Cox H, Furin
J. The incalculable costs of tuberculosis. Lancet Respir. 2021;9: e1337-8. https://doi.org/10.1016/S2214-109X(21)00345-4
27. Laurence YV, Griffiths UK, Vassali A. Costs to health services and the patient of
treating tuberculosis: a systematic literature review. Pharmacoeconomics. 2015;33:939-55. https://doi.org/10.1007/s40273-015-0279-6
28. Tanimura,
T. et al. Financial burden for tuberculosis patients in low-and middle-income
countries: A systemÂatic review. Eur Respir J 2014;43:1763â75.
https://doi.org/10.1183/09031936.00193413
29. Law S, Benedetti A, Oxlade O, Schwartzman K, Menzies
D. Comparing cost-efectiveness of standardized
tuberculosis treatments given varying drug resistance. Eur
Respir J 2014;43:566-81.
https://doi.org/10.1183/09031936.00005613
30. Ghazy
RM, El Saeh HM, Abdulaziz
S, et al. A systematic review and meta-analysis of the
catastrophic costs incurred by tuberculosis patients. Nature. 2022; 12:558.
https://doi.org/10.1038/s41598-021-04345-x
31.
Guidoni LM, Zandonade E,
Fregona G, et al. Catastrophic
costs and social sequels due to tuberculosis diagnosis and treatment in Brazil. Epidemio Serv Saude. 2021;30:e2020810.
32. Kwon SH, Nam JH, Kim SL, Park
HY, Kwon JW. Real-world association of adherence with outcomes and economic
burden in patients with tuberculosis from Sout Korea claims
data. Front Pharmacol. 2022;13:918344.
https://doi.org/10.3389/fphar.2022.918344
33. Chimeh
RA, Gafar F, Pradipta IS,
et al. Clinical and ecoÂnomic impact of medication non-adherence in drug susÂceptible
tuberculosis: a systematic review. Int J Tub Lung Dis.
2020; 24:811-9. https://doi.org/10.5588/ijtld.19.0754