Autor : Gatica, David1-2, Pitrella, Alicia3, Villalobos, Walter4
1 Hospital Del Carmen, Servicio de NeumonologĂa 2Universidad Nacional de Cuyo, Facultad de Ciencias MĂ©dicas, Mendoza, Argentina 3Hospital Del Carmen, Servicio de DiagnĂłstico por Imagen. Mendoza, Argentina 4 FundaciĂłn Escuela de Medicina Nuclear FUESMEN.
https://doi.org/10.56538/ramr.CWRV1769
Correspondencia : E-mail: drdavidgatica@gmail.com
CASO CLÍNICO
Se recibe una interconsulta de clínica
médica sobre una paciente de sexo femenino, de 56 años de edad,
con antecedente de carcinoma adenoneuroendocrino
mixto de apéndice, diagnosticado el tres de septiembre de 2019: pT4a pN2
pMx tratada en un primer término con
quimioterapia. Se realizaron controles posteriores mediante PET/TC cuyos
resultados señalaron la progresión de la enfermedad y la
inexistencia de compromiso pulmonar. En febrero de 2021, se inicia tratamiento
con inmunoterapia (niÂvolumab/ipilimumab)
hasta septiembre de 2021, cuando se decide suspender porque la paciente
comienza a experimentar tos no productiva, fiebre de 38 °C a predominio
nocturno de un mes de duración, dolor torácico y disnea de clase
funcional 4 mMRC. Es internada en el servicio de
clínica médica, en regular estado general, vigil,
presión arterial: 80/50 mmHg. Se realiza
expansión con solución fisiológica con buena respuesta,
presión arterial: 100/60 mmHg, frecuencia
cardíaca: 82 lat/min, frecuencia respiratoria:
19 rpm, saturación de oxígeno: 95% (FiO2:
0,21). Semiología respiratoria: murmullo vesicular conserÂvado sin
ruidos agregados. Analítica de ingreso: hematocrito 29%, hemoglobina:
9,8 mg/dL, leucocitos: 13 330 mm3,
neutrófilos segmentados: 10 260 mm3,
neutrófilos en cayado 27 mm3,
linfocitos: 1690 mm3,
uremia: 41,1mg/dL, creatinina: 0,99 mg/dL, hepatograma normal. Gases en
sangre arterial: pH: 7,45, pCO2:
36,2 mmHg, pO2:
82,6 mmHg, SatO2:
96,7%, bicarbonato: 24,7 mmol/L, lactato: 1,25 mmol/L.

En TC, se observan múltiples infiltrados en
“vidrio esmerilado” peribroncovasculares de distribuÂción
central y periférica, con compromiso parcheado de ambos pulmones a
predominio bibasal y área consolidada con broncograma aéreo en segmento posterobasal
izquierdo.
ÂżCuáles son sus diagnósticos?
1 Neumonía: Viral, bacteriana, micosis.
2 Progresión de enfermedad oncológica a los
pulmones.
3 Neumonía por inhibidores del check
point.
Durante su internación, se realiza fibrobroncoscopia con lavado bronquiolo alveolar. El
informe de bacteriología y panel viral fueron negativos, por lo cual se
decide suspender antibioticoterapia empírica
por sospecha de neumonía (iniciada posterior a la FBC) y comenzar
tratamiento con corticoides a 1 mg/ kg/d. Quedan pendientes informes de
micológico, cultivo de bacilos ácido alcohol resistentes y
biopsia enviada a anatomía patológica. Se decide el alta
hospitalaria por mejoría clínica, con presunción diagÂnóstica
de neumonía asociada a los inhibidores del check
point.
DIAGNÓSTICO
Al suspender de forma gradual los corticoides (2 meses de
tratamiento). La paciente consulta nuevamente por tos seca y fiebre superior a
38 ºC, que cede parcialmente con paracetamol de
1 g. Trae un informe de anatomía patológica de una biopsia transbronquial: vinculable a neumonía con
patrón organizativo.
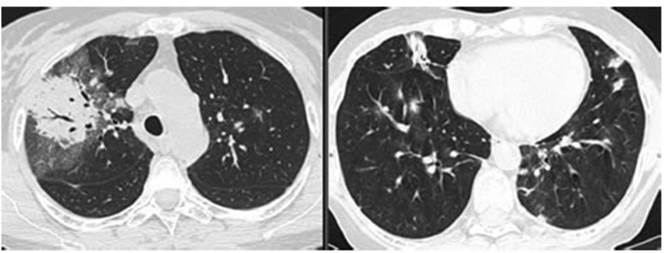
Se solicita nuevamente TC 21/01/2022 (Figura 2):
Se observa reducción de tamaño de los infiltrados bibasales con aparición de otros nuevos infiltrados
en lóbulos superiores. Consolidación con broncograÂma
aéreo rodeada de “vidrio esmerilado” con engrosamiento de septos interlobulillares en el segmento anterior y posterior del
lóbulo superior derecho.
Ante la posibilidad de que correspondiese a un proceso
infeccioso, se realiza un lavado broncoalveolar, cuyo
resultado es negativo para microorganismos.
Sobre la base de todos estos datos, se realiza el
diagnóstico de neumonitis no infecciosa y se inicia tratamiento con
corticoides 1 mg/kg/d. Presenta buena respuesta terapéutica,
resolución de los sínÂtomas y mejoría tomográfica
a dos meses de tratamiento, TC 8/03/2022 (Figura 3): Franca
reducción de tamaño de la consolidación en el
vértice derecho y desaparición del resto de los infiltrados en el
parénquima pulmonar.

DISCUSIÓN CLÍNICA
La inclusión de anticuerpos monoclonales
inhibidores de puesto de control ha mejorado el tratamiento y el
pronóstico de muchos pacientes con cáncer.1 En este tipo de tratamiento,
se utilizan varias vías de puntos de control para interferir con la
respuesta de la inmunidad antitumoral, lo que tiene como resultado una mayor
activación del sistema inmunológico del paciente.
Se considera que tienen menos toxicidad que la
quimioterapia, pero las complicaciones infecciosas están descritas, en
diversos artículos de la bibliografía1-5.
Los efectos adversos, relacionados con el sistema inmune
más comunes son los dérmicos y se preÂsentan en el 20% al 50% de
los pacientes (erupción o prurito) dentro de los primeros dos ciclos.
Los efectos gastrointestinales se manifiestan en 5 a 10 semanas después
del inicio de la terapia. Los eventos pulmonares, como neumonitis no
infecciosa, se presentan con menos frecuencia, con una tasa de incidencia
del 5% y después de 9 a 20 meses del inicio de la terapia y otras
revisiones3 informan una mediana de tiempo
de 2,6 meses. En nuestro caso presentado, el tiempo para desarrollar la
neumonitis fue de 7 meses.
En una revisión publicada por J. A. Ross et al6
se describe que la tasa de infección es del 18% al
19% en los tratados con inhibidores del Check
point, donde el uso de corticoides no se
asoció con un mayor riesgo de infección. En el 24% de los
pacientes se sospechaba la presencia de infección bacteriana, con un 8%
de cultivos bacterianos confirmados. De los pacientes que recibieron nivolumab, el 29% desarrolló proceso infeccioso, y
se presentaron infecciones en el 23% de los que recibieron ipilimumab.
La mayoría de los pacientes fueron tratados empíricamente. No se
identificaron infecciones fúngicas o parasitarias.
Las tasas de neumonitis no infecciosa fueron del
13% con ipilimumab en comparación con el 2% de
nivolumab. El 80% de los pacientes requirieron
hospitalización por neumonitis no infecciosa. Según un trabajo
publicado3, los
síntomas más comunes son tos (60%) y disnea (55%). Los patrones tomográficos más frecuentes son
neumonía organizada criptogénica (COP),
seguido en frecuencia por neumonía intersticial no específica,
neumonitis por hipersensibilidad, neumonía intersticial aguda/
síndrome de distrés respiratorio agudo.
El tratamiento más indicado es la corticoterapia
(85%), el 35% de los pacientes reinició tratamiento con nivolumab y, de estos, el 29% presentó neumonitis no
infecÂciosa recurrente (que mejoran con corticoides). El 5% experimentó
un brote de neumonía después de completar la reducción
gradual de los corticosteroides.
La mayoría de los pacientes recibieron
corticoides, con un tiempo medio de 6,1 semanas y diferentes dosis según
la presentación y evolución de cada uno.
Hemos presentado una paciente que desarrolló,
durante el curso de su tratamiento con inmunoteÂrapia a los 7 meses de
iniciado, una neumonitis no infecciosa. Es importante por el espectro
clínico y sus patrones radiográficos descartar un proceso
infeccioso. La paciente respondió bien al tratamiento inicial con corticosteroides por 2 meses, pero presentó un
rebrote que respondió satisfactoriamente al instaurarse el tratamiento.
Esto plantea la importancia de conocer los distintos escenarios que pueden
presentar los pacientes que reciben inmunoterapia y su difícil manejo.
Conflicto de intereses
Los autores declaran que no tienen conflictos de
intereses.
BIBLIOGRAFÍA
1. Bala-Hampton
JE, Bazzell AF, Dains JE. Clinical Management of Pneumonitis in Patients Receiving
Anti-PD-1/PD-L1 Therapy. J Adv
Pract Oncol. 2018;9:422-8. https://doi.org/10.6004/jadpro.2018.9.4.5
2. Drakopanagiotakis
F, Paschalaki K, Abu-Hijleh
M, et al. Cryptogenic and secondary organizing pneumonia: clinical presentaÂtion,
radiographic findings, treatment response, and prognosis. Chest. 2011;139:893-900.
https://doi.org/10.1378/chest.10-0883
3. Koyama N, Iwase O, Nakashima E, et al. High incidence and early onset of nivolumab-induced
pneumonitis: four case reports and literature review. BMC Pulm
Med. 2018;18:23. https://doi.org/10.1186/s12890-018-0592-x
4. Nishino M, Ramaiya
NH, Awad MM, et al. PD-1 Inhibitor-Related
Pneumonitis in Advanced Cancer Patients: Radiographic Patterns and Clinical
Course. Clin Cancer Res. 2016;22:6051-60.
https://doi.org/10.1158/1078-0432.CCR-16-1320
5. Ishiwata
T, Ebata T, Iwasawa S, et al. Nivolumab-induced
Acute Fibrinous and Organizing Pneumonia (AFOP).
Intern Med. 2017;56:2311-5.
https://doi.org/10.2169/internalmedicine.8271-16
6. Ross, JA, Komoda,
K, Pal, S, et al. Infectious complications of immune checkpoint inhibitors in
solid organ malignancies. Cancer Med. 2022;11:21- 7.
https://doi.org/10.1002/cam4.4393238