Autor : Rojas Mendiola, Ramiro Horacio1, Smurra, Marcela Viviana1
1 Centro de insuficiencia respiratoria y laboratorio de sueño, DivisiĂłn NeumonologĂa, Hospital General de Agudos Enrique TornĂș, Buenos Aires, Argentina
https://doi.org/10.56538/ramr.ZAIP7929
Correspondencia : Ramiro H. Rojas Mendiola, email: rhrojasmd@gmail.com
RESUMEN
IntroducciĂłn:
El
tratamiento con presiĂłn positiva es uno de los pilares del manejo de las apneas
obstructivas del sueño, sin embargo, el acceso a los equipos y la adherencia a
su uso no son fĂĄciles de lograr.
Objetivo:
Evaluar
la adherencia de los pacientes del sistema pĂșblico de salud que reÂciben
equipos de presiĂłn continua de forma gratuita para el
tratamiento de las apneas obstructivas del sueño.
Material
y métodos: Se
evaluĂł retrospectivamente a los pacientes con diagnĂłstico de apnea obstructiva
del sueño que recibieron equipos de CPAP entre 2013 y 2018 a través de PAMI,
Incluir Salud y Cobertura Porteña de Salud.
Resultados:
Los
pacientes de PAMI fueron de mayor edad y tenĂan un Epworth
mås bajo. La demora entre consulta y diagnóstico fue de 1,4 ± 2,4 meses. El
tiempo de diagnóstico a provisión del equipo fue de 10,2 ± 9,9 meses. Los
pacientes de PAMI recibieron los equipos mås råpido (2,7 ± 2,5 meses) y fueron
mĂĄs adherentes a las visitas de control. La adherencia a los controles clĂnicos
el primer año fue del 46 %. Los pacientes de mayor edad, con Epworth mĂĄs bajo y que usan auto-CPAP tenĂan una tendencia
no significativa a favorecer esta adherencia. La adherencia objetiva medida por
tarjeta de memoria o telemonitoreo fue del 40 %. El
mayor IMC fue el Ășnico factor que la favorecĂa.
Conclusiones:
Superando
la limitaciĂłn econĂłmica al acceso a los equipos, no cambia la actitud hacia la
adherencia y control.
Palabras
clave: Apneas
del sueño, PresiĂłn positiva continua en la vĂa aĂ©rea,
Adherencia
ABSTRACT
Introduction: Treatment with positive airway pressure is one of the cornerstones in
managing obstructive sleep apnea (OSA). However, access to the equipment and adÂherence
to their use are not easy to achieve. Objective: to evaluate the adherence of
patients from the public health system who receive continuous pressure devices
free of charge for the treatment of OSA.
Materials and methods: Patients diagnosed with OSA who received continuous positive airway
pressure (CPAP) devices between 2013 and 2018 through PAMI (Programa
de AtenciĂłn MĂ©dica
Integral, Medical Services Program) , Incluir Salud, and Cobertura Porteña de Salud were retrospectively evaluated.
Results: Patients from PAMI were older and had a lower score in the Epworth
scale. The delay between the consultation and the diagnosis was 1.4 ± 2.4
months. The time from the diagnosis until the equipment was provided was 10.2 ±
9.9 months. Patients from PAMI received the equipment faster (2.7 ± 2.5 months)
and were more adherent to follow-up visits. Adherence
to clinical follow-up visits in the first year was 46%. Older patients with a
lower Epworth score and those using AutoCPAP had a
non-significant trend favoring this adherence. The objective adherence measured
by memory card or telemonitoring was 40%. The higher
body mass index (BMI) was the only factor favorÂing objective adherence.
Conclusions: Overcoming the economic limitation to access the equipment does not
change the attitude towards adherence and follow-up.
Key words: Sleep Apnea; Obstructive, Continuous Positive Airway Pressure, Patient
Compliance
Recibido: 08/11/2022
Aceptado: 24/11/2023
INTRODUCCIĂN
Las
apneas obstructivas del sueño (AOS) se defiÂnen por la presencia de episodios
recurrentes de apneas o hipopneas secundarios al colapso
de la faringe durante el sueño, que generan desaturaÂciones
y microdespertares. Cuando estos eventos estĂĄn
asociados a un conjunto de signos y sĂntomas constituyen el sĂndrome de apneas
e hipopneas obstructivas del sueño (SAHOS). La
prevalencia del SAHOS en la poblaciĂłn general aceptada tradicionalmente es del
3,1 % al 7,5 % en varones y del 1,2 % al 4,5 % en mujeres premenopĂĄusicas.
Sin embargo, recientes estudios epidemiolĂłgicos describen una prevalencia aĂșn
mayor.<1
Considerando
datos poblacionales en Argentina, en el 2010 se contabilizaban 40 117 096
habitanÂtes en Argentina, el 91 % de los cuales vivĂan en zonas urbanas, con
una razĂłn hombre/mujer de 0,95/1.2 Cerca del 65
% de la poblaciĂłn se concentra en la regiĂłn centro, especialmente en la provincia
de Buenos Aires, con el 38,9 % de la poblaciĂłn del paĂs, particularmente en la
Ciudad AutĂłnoma de Buenos Aires (CABA) y alrededores.
El
sistema de salud argentino estĂĄ conformado por ministerios nacionales,
provinciales y una red de hospitales y centros de salud pĂșblicos que prestan
atenciĂłn gratuita a toda persona que lo necesite, especialmente a personas de
los quintiÂles de ingresos mĂĄs bajos, sin seguridad social ni capacidad de
pago. En la ciudad de Buenos Aires, la poblaciĂłn que tiene cobertura pĂșblica de
Salud, sin recursos o a través de la Cobertura Porteña de Salud (CPS) del
Gobierno de CABA representó el 18,7 % durante el año 2017; la población con
obra social, el 46,1 %; servicios prepagos, 28 %; cobertura de otros sistemas,
7,2 %.<3 AdemĂĄs, el
Instituto Nacional de Servicios Sociales para Jubilados y Pensionados (INSSJP),
a través del Programa de Atención Médica Integral (PAMI), brinda cobertura a
los jubilados del sistema nacioÂnal de previsiĂłn y a sus familias, alcanza al
20 % de la poblaciĂłn, con un gasto que representa el 0,75 % del PBI.4
Las
personas con pensiones graciables o discaÂpacidad tienen cobertura del Gobierno
Nacional (ex-PRO.FE o Incluir Salud actualmente) también asisten para
diagnĂłstico y seguimiento a los hosÂpitales de CABA.
En
el Hospital Enrique TornĂș, consultaron desde el año
2013 hasta 2018 en Servicios de DiagnĂłstico un promedio de 235 500 pacientes
por año. En el Laboratorio de Sueño e Insuficiencia Respiratoria, se reciben
600 consultas anuales, de pacientes sin cobertura, afiliados
a PAMI y con cobertura de obras sociales.
Es
nuestro objetivo describir la situaciĂłn del Hospital respecto de los pacientes
con cobertura estatal que soluciona la limitaciĂłn econĂłmica, punto clave del
acceso al tratamiento.
MATERIALES Y MĂTODOS
Estudio
retrospectivo descriptivo de los pacientes con cobertura de PAMI, Incluir Salud
y CPS que fueron diagÂnosticados con SAHOS en el perĂodo de 2013 a 2018 y que
pudieron acceder a tratamiento con dispositivos de presiĂłn continua en vĂa
aérea (PAP), sea con CPAP, auto-CPAP o BiPAP. Se
excluyeron los pacientes que compraron sus equipos y aquellos que tenĂan obra
social.
Se
obtuvieron los datos a partir de las historias clĂnicas de los pacientes
mayores de 18 años que consultaron por primera vez en dicho perĂodo con
diagnĂłstico de AOS ya sea por poligrafĂa o polisomnografĂa
y que iniciaron tratamiento con dispositivos PAP. TratĂĄndose de un centro de
derivaciĂłn, algunos de los pacientes se presentan a la consulta con el estudio
ya realizado previamente. Se recabaron datos sobre sexo, edad, Ăndice de masa
corporal (IMC), circunferencia del cuello (CC) y somnolencia por escala de Epworth (EPW).
Los
estudios de poligrafĂa se realizan con dos equipos diferentes. El primero es un
equipo Resmed modelo Apnea LinkÂź con
registro de señales de flujo aéreo por cånula de presión nasal, ronquido
derivado de cĂĄnula nasal, oximetrĂa y frecuencia de pulso. El anĂĄlisis de
señales se realiza con el software ApneaLink versión
8 con anĂĄlisis automĂĄtico y posterior revisiĂłn manual. El segundo equipo es Embla modelo Embletta GoldÂź con registro
de señales de flujo aéreo por cånula de presión nasal, ronquido derivado de
cĂĄnula nasal, movimiento torĂĄcico y abdominal por bandas XactTraceÂź RIP,
oximetrĂa de pulso y posiciĂłn corporal. Las señales se evalĂșan con el software
RemLogic-E versiĂłn 1.3 con anĂĄlisis automĂĄtico de
eventos y revisiĂłn manual de estos. Para los estudios de polisomnografĂa,
se utiliza un equipo ATI Praxis18 AMP18P - Lermed
SRL. En cada estudio se registraron tres canales de EEG: C3, C4 y O1 con
referenciales en mastoides (A1 y A2), dos canales de EOG (derecho e izquierdo),
tres canales de EMG, ECG, flujo aéreo por termistor y por cånula de presión
nasal, bandas piezoelĂ©ctricas torĂĄcicas y abdominales para esÂfuerzo, sensor de
posiciĂłn corporal, oximetrĂa de pulso y micrĂłfono. Los registros se analizan
manualmente con el software DelphosDB versiĂłn
1.75.32.4 (Lermed S.R.L.) de acuerdo con los
estĂĄndares de la American Association of Sleep Medicine (AASM).7
El
procedimiento de calibraciĂłn se realiza con control polisomnogrĂĄfico
o durante 3 noches en domicilio, a fin de reducir tiempos de pedido de equipos
de tratamiento. Se utilizaron para calibraciĂłn los dispositivos: REMstar auto con Aflex (Philips-Respironics) y S9 (Resmed). Una
vez realizadas las calibraciones, se estableciĂł una presiĂłn eficaz para
tratamiento por el software del dispositivo, como presiĂłn eficaz (P)
durante el 90 % o el 95 % del tiempo de uso adecuado del
dispositivo, con fugas del sistema menores de 24 L/min. Por Ășltimo, se
consignĂł el tipo de dispositivo provisto, con presiĂłn fija (CPAP) o presiĂłn
variable autoÂmĂĄtica (auto-CPAP) o binivelada
(BIPAP).
El
siguiente paso es el pedido de equipamiento. A los pacientes sin cobertura se
les completa una planilla en la que se hace evaluaciĂłn de clĂnica y de
situaciĂłn social que habilite el pedido como ayuda mĂ©dica. Con esta denomiÂnaciĂłn,
se genera un nĂșmero de pedido, catalogado como insumo hospitalario en el
Sistema Integral de GestiĂłn y AdministraciĂłn Financiera del Ministerio de Salud
del Gobierno de CABA, en el que dispone en forma directa del recurso provisto
por el Ministerio. A partir de la disponibiÂlidad del dinero, se abre proceso
de licitaciĂłn con presentaÂciĂłn de empresas proveedoras de equipos, el
asesoramiento técnico es realizado por los médicos del laboratorio de sueño de
acuerdo al requerimiento de cada paciente. Con la confirmaciĂłn de monto
definitivo, se realiza la compra del equipo que puede ser entregado al paciente
a partir de los 2 meses. Si el requerimiento de provisiĂłn es urgente, se puede
utilizar el recurso administrativo de compra por decreto que genera la
adquisiciĂłn del equipo dentro del plazo de un mes. Este modelo administrativo
funciona con este orden desde 2016, entre 2013 a 2016 el procedimiento era
similar, pero tuvo algunas variaciones en los tiempos de provisiĂłn por
cuestiones administrativas no dependientes de nuestro control.
En
cuanto a los pacientes de PAMI, se completa una planilla especĂfica de
provisiĂłn que debe renovarse cĂclicaÂmente cada 6 meses. En cada agencia del
INSSJP, segĂșn el domicilio del paciente, se hace el trĂĄmite de licitaciĂłn con
fines de compra del equipo para cada paciente.
Una
vez entregado el equipo, un médico del laboratorio de sueño explica los
aspectos bĂĄsicos de cuidado del equipo, se prueba la mĂĄscara y se revisa el
funcionamiento apropiaÂdo del equipo. El control es establecido de acuerdo a
GuĂas Nacionales al mes de inicio de tratamiento, a los 3 meses y, luego, cada
6 meses. Se provee un nĂșmero telefĂłnico para contacto en caso de tener
dificultades entre las consultas programadas.
Las
medias de tiempos evaluados fueron consulta hasta diagnĂłstico, estudio
realizado previamente hasta consulta, pedido de equipamiento hasta provisiĂłn,
provisiĂłn de equipo hasta primer control y control en los Ășltimos 12 meses. Se
evaluó también la adherencia al tratamiento acorde a la presencia de consulta
de control al año de la entrega del equipo, uso subjetivo en los equipos sin
memoria y uso objetivo en los equipos con memoria de cumplimiento y en los
pacientes con telemedicina.
Se
analizaron las diferencias entre pacientes adherentes a los controles y los que
no lo son independientemente de la forma de la provisiĂłn. En el subgrupo de
pacientes controlados con memoria o telemedicina, se buscaron diÂferencias
entre los que tienen una adherencia mayor del 70 % y los que no.
Los
pacientes que no acuden a los controles programados durante el Ășltimo año son
contactados para evaluar el uso de sus equipos.
AnĂĄlisis estadĂstico
Los
datos fueron recolectados en hojas de cĂĄlculo Excel y procesadas en el programa
EPI info 7. Los datos se describen con medidas de
tendencia central y dispersiĂłn segĂșn el tipo de variable. Las diferencias entre
variables categĂłricas se compararon usando la prueba de chi2 y las variables conÂtinuas se analizaron
mediante la prueba t de Student. Se considerĂł un
valor de p significativo menor de 0,05.
RESULTADOS
Se
evaluaron los datos de 148 pacientes. Un priÂmer grupo de 84 pacientes tuvieron
provisiĂłn del Gobierno de la Ciudad de Buenos Aires y Gobierno de la NaciĂłn a
los que denominamos grupo hospiÂtalario (GH); y un segundo grupo de 64
pacientes con cobertura a través del Sistema de Servicios Sociales a Jubilados
y Pensionados, grupo PAMI.
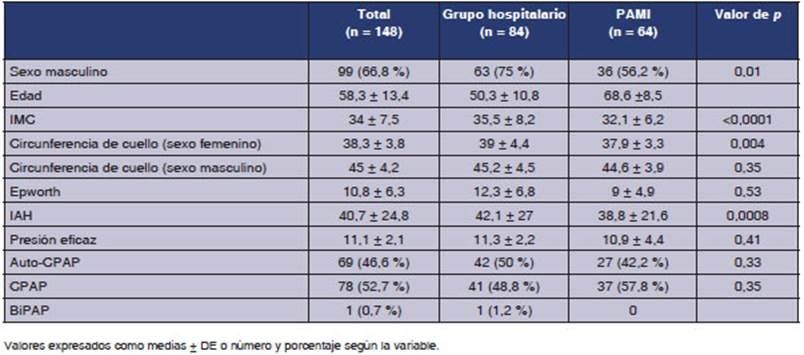
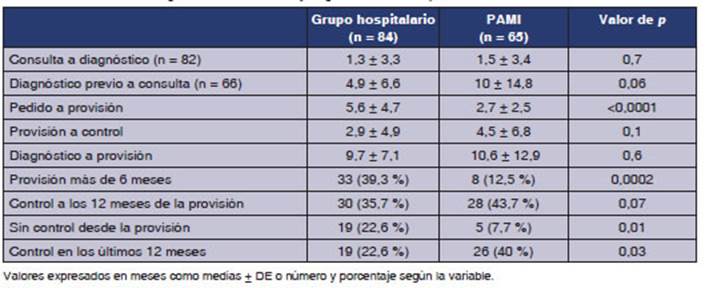
Las
caracterĂsticas de los pacientes se muestran en la Tabla 1. Los tiempos
de espera para diagÂnĂłstico, tratamiento y seguimiento se muestran en la Tabla
2.
En
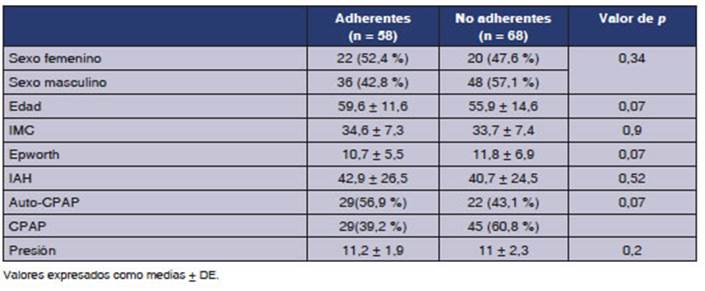
un subanĂĄlisis, se excluyĂł a los pacientes que aĂșn no
cumplieron 1 año de tratamiento hasta la fecha del corte estadĂstico. Se agrupĂł
a los que vinieron a controles durante el primer año como adherentes. Se
comparĂł este grupo con el resto en bĂșsqueda de factores que favorezcan la
adherencia. Los resultados se muestran en la Tabla 3.
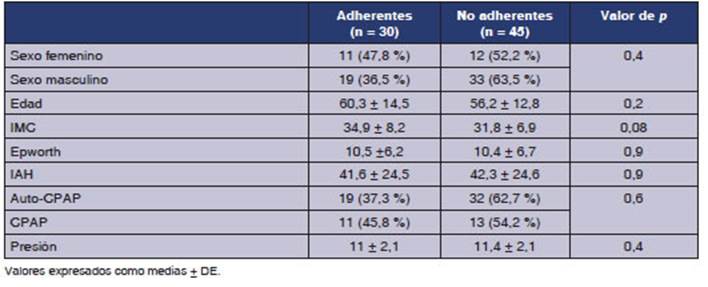
La
adherencia objetiva en los pacientes que teÂnĂan tarjetas de memoria o estaban
monitoreados a través de la nube definida como mås del 70 % de uso por mås de 4
noches por semana fue solo del 40 % sin diferencias estadĂsticamente
significativas entre los pacientes adherentes y los no adherentes en las
variables analizadas (Tabla 4).
DISCUSIĂN
Nuestro estudio encontrĂł que los pacientes en el GH tienen menos
edad, pero presentan un IMC mayor y mĂĄs altos niveles de somnolencia diurÂna
segĂșn la escala de Epworth. Las diferencias entre los
grupos en cuanto a edad se deben a que el grupo PAMI tiene una mayorĂa de
pacientes jubilados, mientras que el GH son pacientes de edad media. Lee y
cols. observaron que el IMC no se correlaciona con el
Ăndice de apneas/hipopneas (IAH) en pacientes mayores
de 70 años.11 A su vez, el Sleep Health Hearth Study
mostró esta misma correlación y también evidenció que la somnolencia es menos
prevalente en pacientes añosos en comparación con individuos en edad media.12
Las demoras al acceso al estudio diagnĂłstico fueron de 1,4 meses
en nuestro estudio. El acceso a los procedimientos diagnĂłsticos es deficiente a
nivel mundial, una revisiĂłn sobre este tema en 2004 enconÂtrĂł mucha
variabilidad entre los paĂses analizados, BĂ©lgica es el paĂs con el menor tiempo
de espera, con demoras promedio de 2 semanas a 2 meses. En Estados Unidos, se
describen grandes diferencias entre centros y hospitales con promedios de
demora entre 2 semanas hasta 9 meses. En otros paĂses, como el Reino Unido, el
promedio es de 4 meses; en Australia, 5 meses; y en CanadĂĄ, 24 meses. Cabe
destacar que existen diferencias dentro de cada paĂs, en la ciudad de Ontario
la demora es solamente de 2 meses.13
El
uso de dispositivos de presiĂłn continua en la vĂa aĂ©rea se considera como el
tratamiento estĂĄnÂdar en pacientes con SAHOS moderado a grave. El entendimiento
de los obstĂĄculos y dificultades para la aceptaciĂłn y adherencia al CPAP es
crucial para un tratamiento efectivo, asĂ como para
la generaciĂłn de un protocolo de adherencia.
El acceso a los equipos es la primera barrera que existe para el
tratamiento. Un estudio reciente en seis paĂses de LatinoamĂ©rica demostrĂł que
el 28,7 % de los pacientes que no pudieron iniciar tratamiento con CPAP fue
debido a la falta de reÂcursos econĂłmicos para comprar el equipo.14
Torre B. y cols., en MĂ©xico, observaron que el 45 % de los pacientes con
prescripciĂłn de CPAP no logrĂł adquirir el equipo y se considerĂł el aspecto
econĂłÂmico como un factor causal esencial.15 A travĂ©s de un
incentivo econĂłmico en pacientes de bajo nivel socioeconĂłmico se lograron tasas
de aceptaciĂłn al CPAP del 70 %.16 El sistema de salud pĂșblico
argentino permite lograr el acceso a los equipos a todos los pacientes con
diagnĂłstico de SAHOS. Sin embargo, en nuestro estudio, la adherencia al
tratamiento durante el primer año fue solo del 39 % similar a la encontrada por
Tarasiuk y cols. (35 % al 39 %).16 Un
estudio en BĂ©lgica demostrĂł que la aceptaciĂłn al CPAP era mayor cuando exisÂtĂa
reembolso econĂłmico por parte de la seguridad social, pero no encontrĂł
diferencias en cuanto a la adherencia y distensibilidad
(compliance) a mås de 2 años de seguimiento.17
Existe pocos estudios en cuanto a demoras en el inicio de
tratamiento, un estudio de cohortes en Ontario con 216 514 pacientes que
iniciaron el tratamiento con CPAP entre 2006 y 2013 mostrĂł una demora media de
138 ± 202 a 196 ± 238 dĂas desde el diagnĂłstico en laboratorios de sueño hosÂpitalarios
versus 119 ± 167 a 150 ± 202 dĂas en laboratorios de sueño comunitarios con un
33,6 % de los pacientes que tardaron mĂĄs de 6 meses en conseguir el equipo.18
Nuestro estudio tiene una muestra mucho menor, pero obtuvimos tiempos de
provisiĂłn de 130,4 ± 130,9 dĂas con menores tiempos en el sistema PAMI y
solamente un 12,2 % de pacientes que demoraron mĂĄs de 6 meses en conseguir
equipo.
En una revisiĂłn sistemĂĄtica de la bibliograÂfĂa de 1994 a 2015
sobre adherencia al CPAP observĂł una media de uso del 36,3 % con 4,6 h de uso
medio por noche que no mejorĂł a lo largo del tiempo.19 Baratta y cols. encontraron que la adherencia en el uso del
CPAP por mĂĄs de 4 h por noche y mĂĄs de 5 dĂas por semana fue del 41,4 % con una
media de seguimiento de 74,8 meses.20 Valor similar al encontrado en
nuestro grupo de pacientes con adherencia objetiva al CPAP. En contraste, un
estudio realizado en Dinamarca con 695 pacientes que recibieron gratuitamente
un auto-CPAP bajo un protocolo de seguimiento estricto constatĂł que se lograron
tasas de cumpliÂmiento del 77,7 % con una media de seguimiento de 3 años con
mayor adherencia en los pacientes graves. A su vez, encontraron que la gravedad
del SAHOS, la somnolencia diurna y el tabaquismo son factores independientes
para la adherencia al tratamiento.21 Kohler
y colaboradores evaluaÂron el seguimiento a largo plazo en el centro de
medicina respiratoria de Oxford y encontraron una adherencia del 81 % a 5 años
y del 70 % a los 10 años, con un uso promedio de 6,2 h/noche; el Ăndice de desaturaciones fue el Ășnico factor que favorecĂa la
adherencia a largo plazo en el anĂĄlisis multivariado.22 En el
estudio de Santin y colaboradores, observaron que el
60,5 % de los pacientes continuaban usando el CPAP a un proÂmedio de 12,3 meses
de seguimiento; la edad, el Epworth y el IAH son los
factores que favorecen la adherencia al uso a largo plazo.23 Torre
B. y cols. tuvieron un 80 % de adherencia al CPAP a 34
meses de la prescripciĂłn y esto se relacionaba con el mayor IPR.15
Nuestro estudio encontrĂł que la edad, el Epworth y el
uso de auto-CPAP sobre el CPAP tenĂan una tendencia no significativa a
favorecer la adherencia a los controles, mientras que el IMC elevado fue el
Ășnico factor que tenĂa una tendencia no significativa para mejorar la
adherencia objetiva. Estos hallazgos no tienen significaciĂłn estadĂstica
probablemente debido al menor nĂșmero de pacientes.
Una consulta inicial con un especialista antes del inicio del
tratamiento y posteriormente visitas frecuentes a una enfermera especialista en
trasÂtornos del sueño con ajustes en la combinaciĂłn de CPAP, tipo de mĂĄscara y
uso de humidificaciĂłn de ser considerada necesaria hasta conseguir la toleÂrancia
del paciente para luego tener seguimiento por lo menos una vez al año.21
La decisiĂłn de los pacientes de dormir en otra habitaciĂłn ha sido
demostrada como predictora de aceptaciĂłn al
tratamiento con CPAP,24 lo que nos podrĂa
decir que la educaciĂłn a la pareja y al entorno familiar es importante para
mantener una buena adherencia. En una revisiĂłn sistemĂĄtica de Cochrane, se encontrĂł
que para mejorar el uso del CPAP hay evidencia de baja calidad sobre las
intervenciones de soporte individual (consultas frecuentes, llamadas
telefĂłnicas, telemedicina, visitas domiciliarias y reuniones grupales de paÂcientes)
y para la terapia conductual (entrevistas motivacionales cara a cara o por
internet); mienÂtras que existe evidencia de moderada calidad para las
intervenciones educativas presenciales o a distancia.25
Los proveedores de equipos de CPAP pueden desempeñar un papel
importante en el tratamiento de la apnea del sueño, ayudar a los pacientes a seÂleccionar
el dispositivo y mĂĄscaras mĂĄs adecuados y brindar capacitaciĂłn sobre cĂłmo
usarlo correcÂtamente. En un estudio en Alemania, se evaluĂł la introducciĂłn de
una herramienta de soporte a los pacientes por parte de la empresa proveedora
de los equipos, la cual brindaba educaciĂłn personalizada sobre el uso de la
mĂĄscara, del humidificador y del uso en general. A su vez, daban consejos de
uso y mensajes de aliento, todos acordes a los datos de uso del dispositivo.
Con estas intervenciones, lograron mejoras en la cantidad de horas de uso,
menores fugas y menores tasas de abandono de tratamiento.26
CONCLUSIONES
Con los datos obtenidos en nuestro anĂĄlisis, enÂcontramos que
existen demoras importantes en el acceso al diagnĂłstico de AOS y al tratamiento
con CPAP, las cuales son mayores en los pacientes sin cobertura médica a
comparaciĂłn de los pacientes con PAMI. La adherencia al uso de CPAP continĂșa
siendo baja aun vencida la limitaciĂłn econĂłmica al acceso a los equipos de
tratamiento. La edad, el puntaje (score) basal de Epworth
y el uso de equipos autoajustables favorecerĂan la adherencia al tratamiento.
Se requieren mĂĄs intervenciones de los distintos actores del sistema de salud
para alcanzar el uso Ăłptimo de los equipos de CPAP y obtener todos los
beneficios del tratamiento.
Conflictos de intereses
Los autores declaran no tener conflictos de interés en el tema
relacionado con el manuscrito. Este trabajo fue llevado a cabo sin financiaciĂłn.
BIBLIOGRAFĂA
1. Nogueira FB, Cambursano H, Smurra M, et al. GuĂas prĂĄcticas de diagnĂłstico y
tratamiento del sĂndrome de apneas e hipopneas
obstructivas del sueño: Actualización 2019. Rev Am Med Resp. 2019;19:31.
2. Jonas DE, Amick HR, Feltner C, et al.
Screening for Obstructive Sleep Apnea in Adults: Evidence Report and Systematic
Review for the US Preventive Services Task Force. JAMA.
2017;317:415-33.
https://doi.org/10.1001/jama.2016.19635
3. Peppard PE, Young T, Barnet JH, et al. Increased prevalence
of sleep-disordered breathing in adults. Am J EpideÂmiol. 2013;177:1006-14.
https://doi.org/10.1093/aje/kws342
4. Redline S, Sotres-Ălvarez D, Loredo J, et
al. Sleep-disordered breathing in Hispanic/Latino individuals of diverse
backgrounds. The Hispanic Community Health Study/ Study of
Latinos. Am J Respir Crit Care Med, 2014:189:335- 644.
https://doi.org/10.1164/rccm.201309-1735OC
5. Simpson L, Hillman
DR, Cooper MN, et al. High prevalence of undiagnosed obstructive sleep apnoea in the general population and methods for screening
for repreÂsentative controls. Sleep Breath. 2013;17:967-73.
https://doi.org/10.1007/s11325-012-0785-0
6. Arnardottir ES, Bjornsdottir E, Olafsdottir KA, et al. Obstructive sleep apnoea in the general population: highly prevalent but
minimal symptoms. Eur Respir
J. 2016;47:194-202.
https://doi.org/10.1183/13993003.01148- 2015
7. Shahar E, Redline S, Young T, et al. Hormone replacement
therapy and sleep-disordered breathing. Am J Respir Crit Care Med. 2003;167:1186-92.
https://doi.org/10.1164/rccm.200210-1238OC
8. Argentina, INdEyCR. Censo 2010. 2010;
Available from:
https://www.indec.gob.ar/nivel4_default.asp?id_
tema_1=2&id_tema_2=41&id_tema_3=135.
9. Arce HE. OrganizaciĂłn y financiamiento del sistema de salud en
la Argentina [The Argentine
Health System: organization and financial features]. Medicina (B Aires). 2012;72:414-8.
10. (Argentina), MdS. El acceso a la
salud en Argentina: III encuesta de utilizaciĂłn y gasto en servicios de salud
2010. 2010; Available from:
http://www.msal.gob.ar/fesp/images/stories/recursos-de-comunicacion/publicaciones/estudio_carga_enfermedad.pdf.
11. Lee YG, Lee YJ, Jeong DU. Differential Effects of Obesity on Obstructive
Sleep Apnea Syndrome according to Age. Psychiatry Investig. 2017;14:656-61.
https://doi.org/10.4306/pi.2017.14.5.656
12. Young T, Shahar E, Nieto FJ, et al. Predictors of sleep-disordered
breathing in community-dwelling adults: the Sleep Heart Health Study. Arch
Intern Med. 2002;162:893- 900.
https://doi.org/10.1001/archinte.162.8.893
13. Flemons WW, Douglas NJ, Kuna ST, et al. Access to diagnoÂsis
and treatment of patients with suspected sleep apnea. Am J Respir Crit Care Med. 2004;169:668-72.
https://doi.org/10.1164/rccm.200308-1124PP
14. Nogueira JF, Poyares D, Simonelli G, et al., Accessibility and adherence to
positive airway pressure treatment in patients with obstructive sleep apnea: a
multicenter study in Latin America. Sleep Breath. 2020;24:455-64.
https://doi.org/10.1007/s11325-019-01881-9
15. Torre Bouscoulet L, LĂłpez EscĂĄrcega
E, Castorena MalÂdonado A, VĂĄzquez GarcĂa JC, Meza Vargas MS, PĂ©rez- Padilla R.
Uso de CPAP en adultos con sĂndrome de apneas obstructivas durante el sueño
despuĂ©s de prescripciĂłn en un hospital pĂșblico de referencia de la Ciudad de
MĂ©xico [Continuous positive airway
pressure used by adults with
obstructive sleep apneas after prescription in a public referral hospital in Mexico City]. Arch Bronconeumol. 2007;43:16-21.
https://doi.org/10.1157/13096996
16. Torre Bouscoulet L, LĂłpez EscĂĄrcega
E, Castorena MalÂdonado A, VĂĄzquez GarcĂa JC, Meza Vargas MS, PĂ©rez- Padilla R.
Uso de CPAP en adultos con sĂndrome de apneas obstructivas durante el sueño
despuĂ©s de prescripciĂłn en un hospital pĂșblico de referencia de la Ciudad de
MĂ©xico [Continuous positive airway
pressure used by adults with
obstructive sleep apneas after prescription in a public referral hospital in Mexico City]. Arch Bronconeumol. 2007;43:16-21.
https://doi.org/10.1157/13096996
17. Leemans J, Rodenstein D, Bousata J, Mwenge GB. Impact of
purchasing the CPAP device on acceptance and long-term adherence: a Belgian
model. Acta Clin Belg. 2018;73:34-9. https://doi.org/10.1080/17843286.2017.1336294
18. Rotenberg B,
George C, Sullivan K, Wong E. Wait times for sleep
apnea care in Ontario: a multidisciplinary assessment. Can Respir
J. 2010;17:170-4. https://doi.org/10.1155/2010/420275
19. Rotenberg BW, Murariu D, Pang KP. Trends in CPAP adÂherence over twenty
years of data collection: a flattened curve. J Otolaryngol
Head Neck Surg. 2016;45:43.
https://doi.org/10.1186/s40463-016-0156-0
20. Baratta F, Pastori D, Bucci T, Fabiani M, Fabiani V, Brunori M, et al.
Long-term prediction of adherence to continuous positive air pressure therapy
for the treatment of moderate/severe obstructive sleep apnea syndrome. Sleep
Med. 2018;43:66-70.
https://doi.org/10.1016/j.sleep.2017.09.032
21. Jacobsen AR, Eriksen F, Hansen RW, et al. Determinants for adherence to
continuous positive airway pressure therapy in obstructive sleep apnea. PLoS One.
2017;12:e0189614.
https://doi.org/10.1371/journal.pone.0189614
22. Kohler M, Smith
D, Tippett V, Stradling JR.
Predictors of long-term compliance with continuous positive airway pressure. Thorax. 2010;65:829-32.
https://doi.org/10.1136/thx.2010.135848
23. SantĂn M J, Jorquera A J, JordĂĄn J,
et al. Uso de CPAP nasal en el largo plazo en sĂndrome de apnea-hipopnea del sueño [Long-term continuous positive airway presÂsure (CPAP) use in obstructive
sleep apnea]. Rev Med Chil. 2007;135:855-61.
https://doi.org/10.4067/S0034-98872007000700005
24. Kiely JL, McNicholas WT. Bed partnersâassessment of nasal continuous positive airway
pressure therapy in obstructive sleep apnea. Chest.
1997;111:1261-5.
https://doi.org/10.1378/chest.111.5.1261
25. Wozniak DR, Lasserson TJ, Smith I. Educational, supportive and behavioural interventions to improve usage of continuous
positive airway pressure machines in adults with obstructive sleep apnoea. Cochrane Database Syst
Rev. 2014:CD007736. https://doi.org/10.1002/14651858.CD007736.pub2
26. Woehrle
H, Arzt M, Graml A, et al.
Effect of a patient engagement tool on positive airway pressure adherÂence:
analysis of a German healthcare provider dataÂbase. Sleep Med. 2018;41:20-6.
https://doi.org/10.1016/j.sleep.2017.07.026